左束支区域起搏缘起
半个多世纪以来,人工心脏起搏从最开始的简单地通过电刺激使心脏恢复跳动,到现在越来越接近生理性起搏,这离不开理念、器械、算法的更新,更离不开临床医生从实践中摸索经验不断提高植入技术。目前生理性起搏的范畴越来越指向起搏阻滞部位以下的自身传导系统,最大限度地保持或纠正阻滞部位以下的心脏电和机械的同步性,从而减少或改善心衰发生。希氏束起搏就是在这样的追求中诞生并运用于临床。虽然希氏束起搏是目前最为生理的起搏方式,但是由于其起搏阈值通常偏高,其长期的安全性顾虑局限了希氏束起搏用于所有起搏适应证的患者,尤其是对于部分阻滞部位在希氏束以下或更远端的疾病,如希氏束以下阻滞的房室传导阻滞、左束支传导阻滞等,仅用希氏束起搏无法实现长期稳定低阈值地跨越阻滞部位起搏,如Vijayaraman P等报道希氏束以下阻滞的房室传导阻滞患者希氏束起搏成功率仅76%,而希氏束起搏纠正左束支传导阻滞的平均成功率在70%左右,且纠正阈值相对较高(几个中心报道平均纠正阈值为1.88-3.8V)。对于此类患者,如何安全和生理地实现跨越阻滞部位的传导束起搏?更深、更远地起搏阻滞部位以下的传导束无疑是最好的解决方案。左束支区域起搏正是在这样对生理性起搏不懈追求的临床实践中,开创性地由温州医科大学附属第一医院黄伟剑教授提出、完善并加以推广的一项创新起搏疗法。
任何创新都不是一蹴而就的。左束支区域起搏来源于黄伟剑教授2015年的一个棘手病例:心衰伴LBBB的患者,希氏束起搏纠正LBBB阈值很高难以接受,为了跨越阻滞部位,得到更低的起搏阈值,将电极更深更远地穿越并植入间隔内以致左室间隔面内膜下,此处有丰富的左侧浦肯野纤维网,最后意外获得RBBB的起搏形态、束支电位和比希氏束起搏更好的起搏参数,通过AV间期调整使QRS形态正常化(图1),并且随访3年,参数非常稳定,心衰极大改善,心脏完全缩小至正常,达到超反应。从此,黄伟剑教授有意识地开始这一新技术的尝试并在实践中不断完善其定义和操作技巧。笔者有幸在2018年初在黄伟剑教授指导下尝试开展这一新技术。
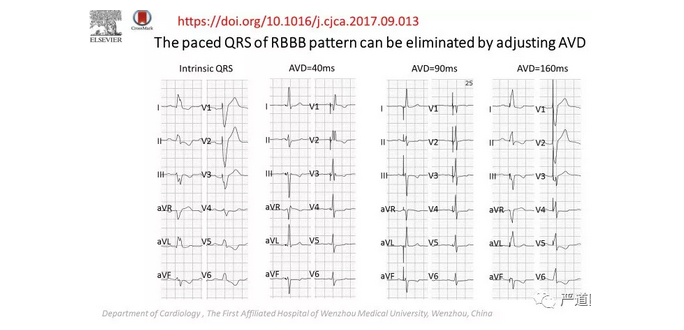
图1 黄伟剑教授团队发表的全球第一例左束支区域起搏病例
什么是左束支区域起搏?
与希氏束解剖范围局限不同的是,左室间隔面内膜下传导束分布丰富呈网状、不同个体间差异大,因此起搏夺获的束支不尽相同,可为左束支主干或左前分支或左后分支或更远端的左侧浦肯野系统,目前统称为左束支区域起搏(peri-LBB pacing)(图2)。其要点为:经静脉途径,将导线从右室间隔面深拧穿间隔至左室间隔面内膜下的左束支区域,起搏夺获左束支主干或左前、左后分支或更远端的左侧浦肯野纤维网,达到跨越阻滞部位,保持左室电同步。特征为:1)记录到左束支电位;2)起搏QRS形态为RBBB形;3)起搏后最大限度保持左室电同步;4)可以为选择性或非选择性左束支区域起搏。
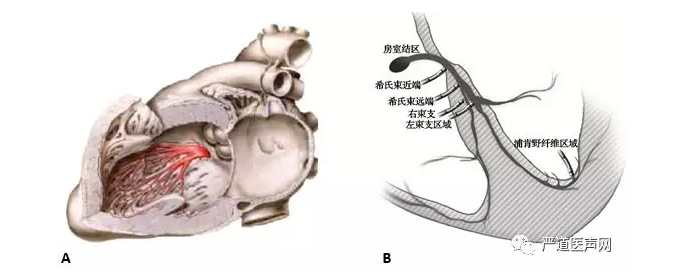
图2 A 左室间隔面束支分布示意图 B 导线植入部位从希氏束近段向更深更远的左束支区域移动的示意图
与希氏束起搏类似,左束支区域起搏其核心在于是否夺获传导束。以传导系统正常的情况为例,左束支区域起搏与希氏束起搏不同点在于,希氏束起搏先标测到希氏束电位,然后固定电极起搏,根据自身HV与起搏钉到QRS起始的间期(SV)的关系及起搏形态与自身是否一致来判断为选择性或非选择性希氏束起搏。而左束支区域起搏,通过将导线从右室间隔面深拧穿间隔至左室间隔面内膜下,因此在固定导线前在右室间隔面并不能记录到左束支电位,深拧固定后是否夺获束支或只是左室间隔面的起搏这判断起来相对复杂,也是目前国内轰轰烈烈开展但质控千差万别的重要原因。笔者结合自身经验试对如何判断夺获传导束这一点谈一下自身体会:
1.左束支区域起搏为穿间隔至左室间隔心内膜下,因此双极起搏时会存在阳极环夺获导致起搏图形呈现左束支区域起搏+阳极环间隔起搏的融合波,因此,建议用单极tip起搏来判断QRS形态。
2.随着电极的拧入,起搏的QRS形态由右室间隔面的LBBB形态逐渐变为RBBB形态(图3)。
3.左束支区域起搏为穿间隔至左室间隔心内膜下,因此大部分为非选择性起搏,某些情况下当电压或脉宽降低或者存在急性期损伤时,电极头端周围的心肌阈值与传导束阈值存在差异,可通过起搏电压的调整得到选择性的左束支区域起搏,即体表心电图可见起搏钉到QRS波起始有分离、腔内可见起搏钉到QRS起始有等电位线(多导电生理仪或程控仪腔内)、单极tip起搏呈典型的完全性右束支阻滞图形:V1呈“M”或“rsR’”型,R峰时间>0.05s,I、V5、V6导联S波增宽而有切迹,其时限≥0.04s(图4、5)。
4.电极头端记录到左束支电位,随着电极拧入深度不同,电位从无到有、从小到大(图6)。
5.起搏钉至左室室壁激动时间(起搏钉至V4-6导联R波达峰时间),在不同电压不同极性起搏时保持一致。
6.左束支区域起搏起搏钉至心室的间期<希氏束起搏起搏钉至心室的间期,即SV(LBBP)<SV(HBP)。
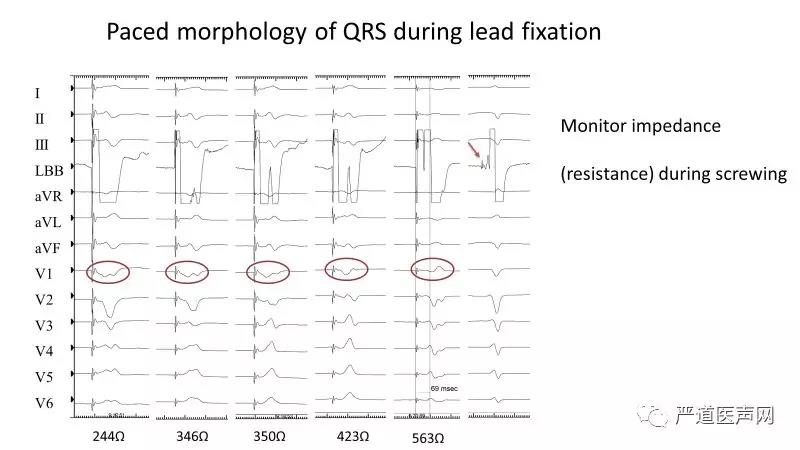
图3 随电极拧入起搏QRS形态由右室间隔面LBBB形态逐渐变为RBBB形态
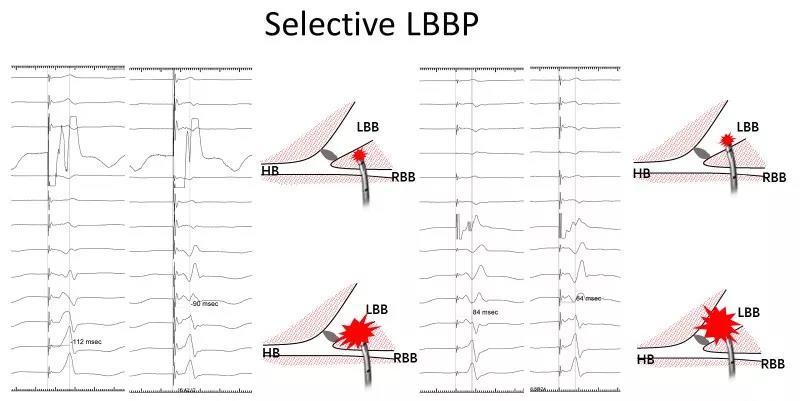
图4 选择性左束支区域起搏
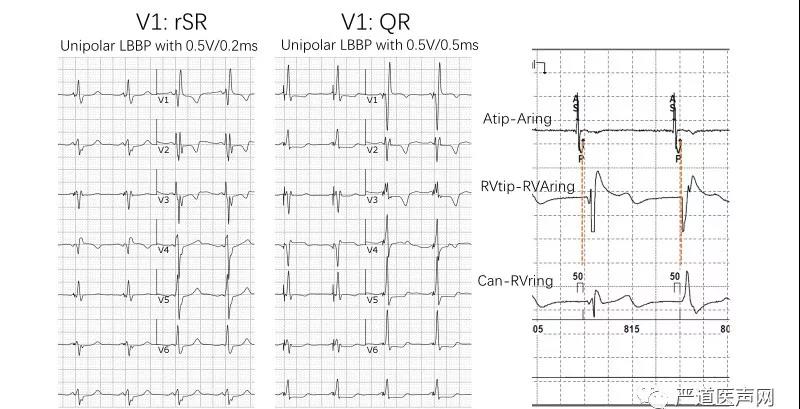
图5 选择性与非选择左束支区域起搏
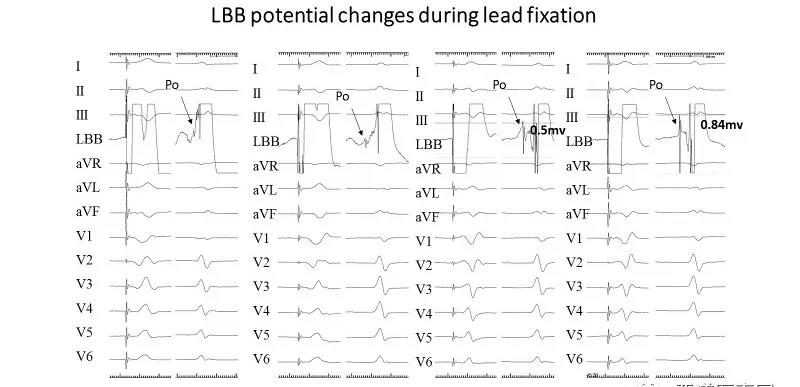
图6 电极头端记录到左束支电位
左束支区域起搏与传统起搏方式的区别
左束支区域起搏相对于传统起搏方式最大的区别在于起搏左束支区域,激动沿束支下传,保持左室收缩同步。对于缓慢型心律失常而言,常规的起搏位点无论是右室心尖部还是间隔部,均不是通过传导系统下传激动,因而人为造成了心室收缩不同步,增加心衰的发生率。虽然间隔部起搏相比心尖部起搏而言相对生理,且QRS波相对较窄,但无论右室间隔面起搏或左室间隔面起搏,均没有夺获传导束,与穿间隔至左室间隔心内膜下夺获传导束的左束支区域起搏有着本质差别(表1)。2016年国外学者报道用加长头端螺旋的特制导线行左室间隔起搏,其起搏的QRS虽呈RBBB形态、QRS波也较右室间隔起搏更窄,但其本质上仍是心肌起搏而不是传导系统起搏(图7)。
对于CRT适应证的左束支传导阻滞患者,常规CRT左室导线经冠状静脉窦植入分支静脉,是心外膜起搏,而其他左室电极植入途径,包括房间隔穿刺左室心内膜起搏、开胸手术心外膜起搏,同样均不是传导系统起搏。对于近端左束支传导阻滞的患者,起搏阻滞部位以远的左束支区域,能最大限度通过起搏传导束来纠正其近段左束支传导阻滞,改善左室的电同步性。表2对比了上述左室起搏方式与左束支区域起搏的优缺点。
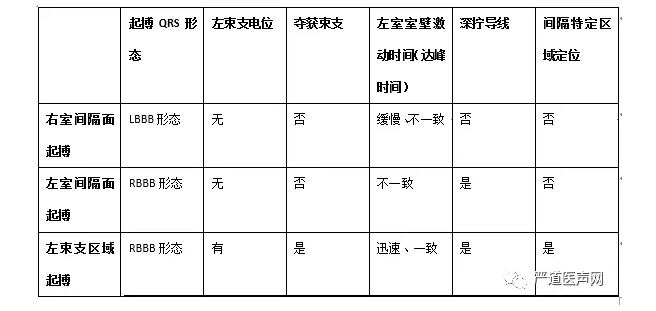
表1 间隔起搏与左束支区域起搏的区别
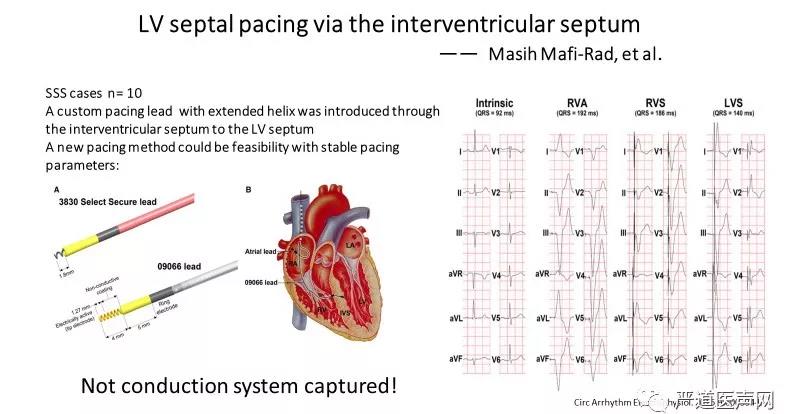
图7 国外报道使用加长头端螺旋的特制导线行左室间隔起搏
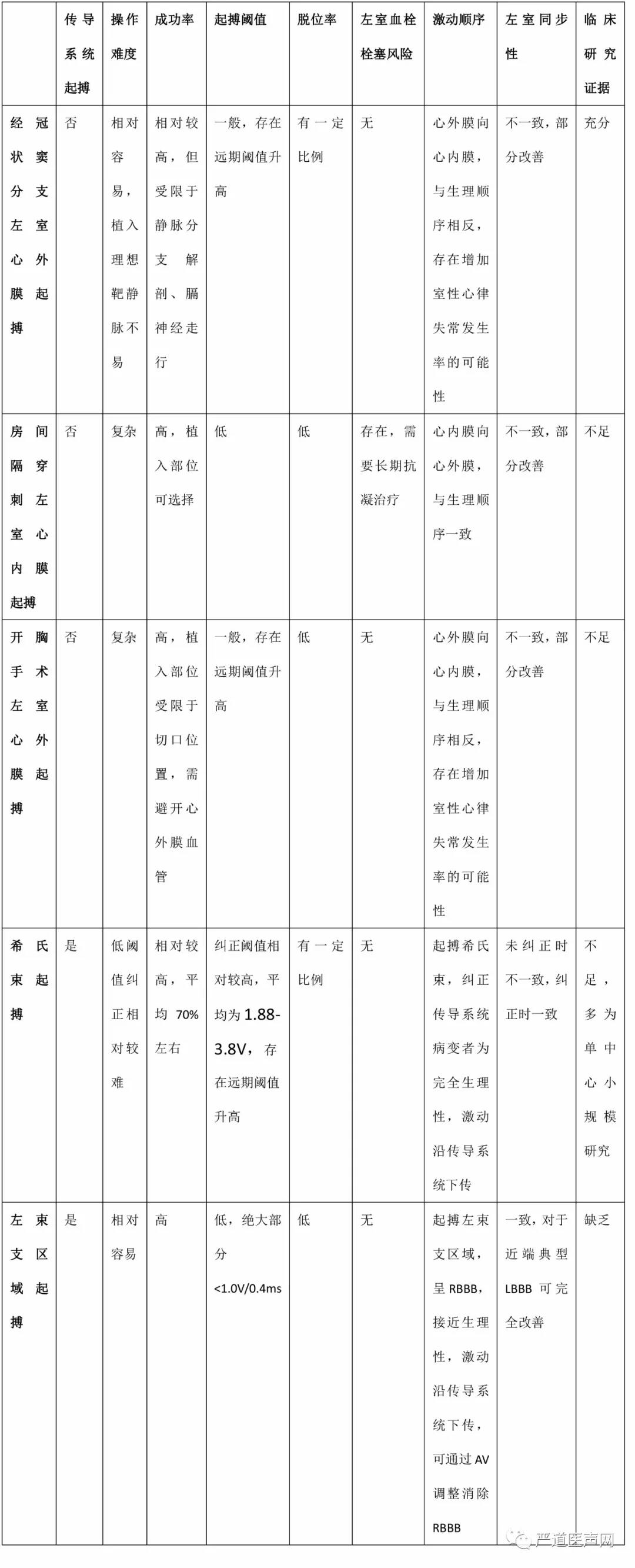
表2 常规左室起搏方式与左束支区域起搏的对比
左束支区域起搏与希氏束起搏的对比
左束支区域起搏由希氏束起搏在操作过程中向更深更远发展而来(图2B),其本质都是传导系统起搏。相对希氏束起搏来说,左束支区域起搏最大的优点在于跨越阻滞部位、最大限度兼顾生理性与安全性,具体如下:(1)跨越阻滞部位,夺获阈值低且稳定,避免交叉感知;(2)深拧导线至左室间隔内膜下,起搏参数良好,一般感知>5mV、阈值<1.0V/0.4ms,导线固定可靠;(3)不易受传导束病变随时间向室侧进展的影响;(4)夺获周边心肌细胞可作为自身心室起搏备份;(5)为需房室结消融的患者提供足够的消融靶点空间,保证消融有效及消融后起搏阈值稳定;(6)对于传导系统近端病变者,尤其典型LBBB者,纠正阈值低且稳定;(7)对于传导系统远端或者弥漫性病变者,可在更远端植入跨越病变或者部分纠正其弥漫性病变。
当然,其相对于希氏束起搏的也有局限性:(1)起搏呈RBBB形态,放弃右束支下传,存在左右室间不同步;(2)跨过三尖瓣,增加三尖瓣返流,尤其对于存在三尖瓣疾病的患者;(3) 需深拧至左室间隔面内膜下,对于肥厚型心肌病或者间隔纤维化者成功率较低。表3总结了希氏束起搏和左束支区域起搏的适应证对比。
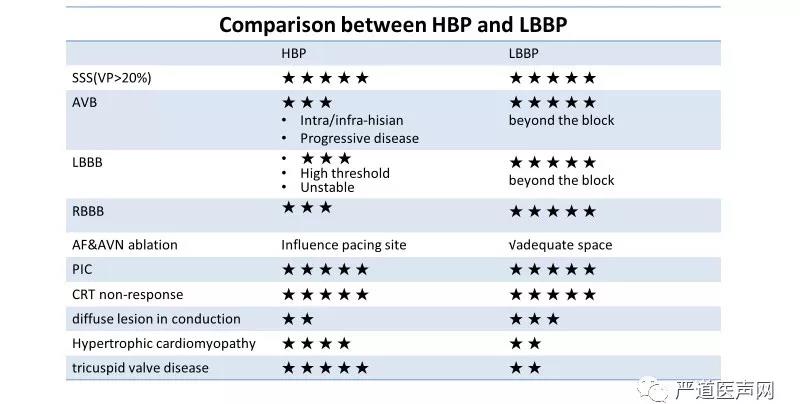
表3 希氏束起搏和左束支区域起搏适应证对比
左束支区域起搏的操作要点
一、如何定位?
1.先用导线标测HIS,影像定位后,将导线置于HIS远端与心尖连线1-2cm处的右室间隔面(图8)
2.起搏标测观察到V1导联形态呈W型
3.深拧导线至左室间隔内膜下
4.记录到束支电位(从无到有,从小到大)
5.起搏图形由LBBB逐渐变为RBBB形态
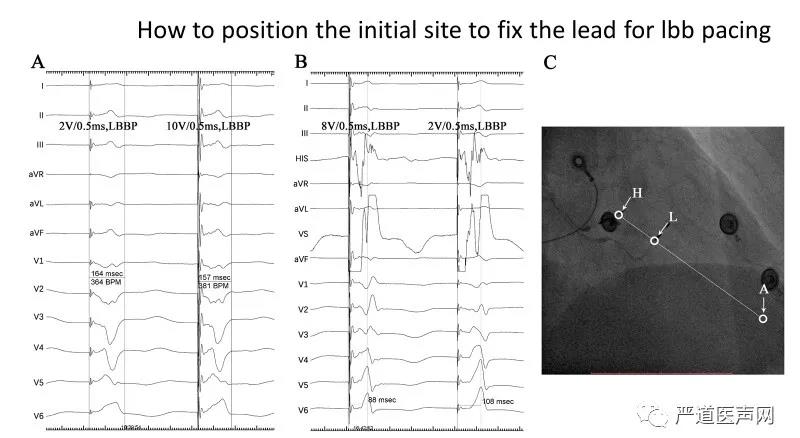
图8 左束支区域起搏的定位
二、如何判断深度?
对于左束支区域起搏,其核心是夺获传导束,达到左室收缩同步,因此其深度是尽量在保证安全性的前提下深拧导线至可夺获传导束的深度即可,可通过术中和术后的影像来判断:
1. 术中判断:拧前的影像与拧入后影像对比;监测起搏图形变化和阻抗变化;鞘管内推注造影剂(图9);心超观察导线位置。
2. 术后判断:心超观察导线位置;胸部增强CT显示导线深度(图10)。
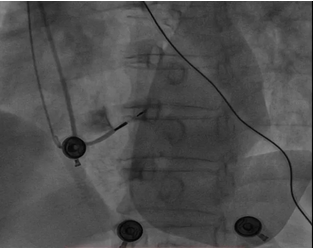
图9 术中鞘管内推注造影剂显示导线深度
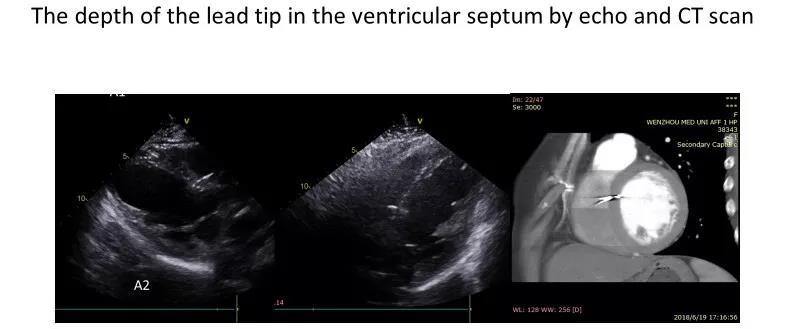
图10 心超和胸部增强CT显示导线头端深度
三、如何避免并发症?
由于左束支区域起搏是穿间隔植入电极,其可能的并发症包括穿孔(急性、慢性)、心包积液(游离壁穿孔)、医源性室缺(多次穿孔)、血栓形成(穿孔后造成左室血栓)、瓣膜损伤(三尖瓣、主动脉瓣)、急性心梗(损伤冠脉)、室间隔血肿(损伤间隔支)、诱发室早室速(折返)、电极损坏(反复操作致螺旋损坏)、电极长期的抗疲劳性(长期受到间隔部心肌挤压)、感染(手术时间长)、阈值增加失夺获、电极脱位(植入深度不够、间隔疏松)等等。
至今在有经验的中心,上述可能的并发症尚未见发生,但我们仍然强调左束支区域起搏是一项新技术,开展时尤其是新开展时其安全性再怎么强调都不为过。为避免上述可能的并发症,以下几点需牢记:
1、拧前影像定位,边拧边注意比较导线位置和起搏QRS形态,以此判断深度
2、出现左室面早搏时要注意,此时已接近左室间隔面。
3、注意监测起搏图形和阻抗,若阻抗突然下降要注意,一般双极阻抗>500欧。
4、若旋转导线时阻力大或者反复旋转起搏图形无变化,及时调整鞘方向或换其他部位,避免暴力顶鞘及旋转电极。
5、导线植入部位避免过前,因前间隔冠脉的间隔支分支较大,必要时可行冠脉造影观察间隔支与导线的相对位置(图11)。
6、为避免远期的慢性穿孔,调整合适的导线张力。
7、加强术后随访,监测起搏参数。
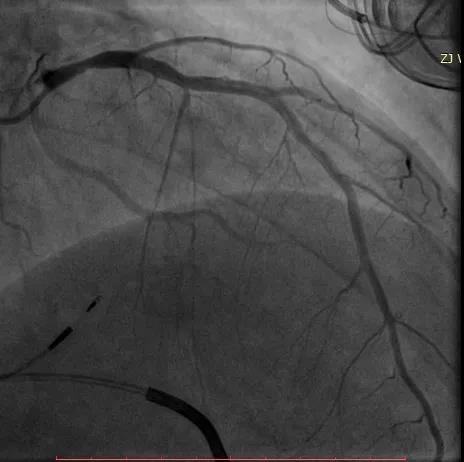
图11 冠脉造影显示间隔支与导线的相对位置
小结
左束支区域起搏是一项生理性起搏新技术,目前来说它能最大限度在保证起搏安全性的基础上保持左室电同步,主要适用于起搏依赖伴或不伴心衰的患者,以减少远期因非生理性起搏导致的心衰发生率甚至改善已经出现的与心脏电传导异常相关的心衰(尤其左束支传导阻滞者)。随着器械的不断改进、临床研究证据的积累,其未来的发展非常值得期待。
注:本文图片均来自温州医科大学附属第一医院黄伟剑教授团队,未经授权,谢绝引用
