

采访嘉宾:北京大学第一医院 李建平
目前关于左主干病变PCI和CABG治疗的长期随访(超过5年)结果数据仍较少且结论不一。
一些研究发现随访时间延长后在主要复合终点事件或全因死亡率方面PCI组呈现晚期追赶趋势,因此不少人担心随访超过5年后CABG相较PCI的获益会逐渐显露。
今年的ACC.20上公布了首个对比无保护左主干病变PCI和CABG治疗的RCT研究——PRECOMBAT的延长10年随访结果,但由于其效力不足而使结论颇具争议。
严道医声网就PRECOMBAT研究的10年随访结果对北京大学第一医院李建平教授进行了采访,我们一起来看看该研究对于临床有何启示。
作为首个对比无保护左主干病变PCI和CABG治疗的RCT研究,其设计颇具特点
李建平教授介绍,PRECOMBAT研究于2004年启动,预期随访5年,而后又继续延长了随访时间至10年,且随访应答率高达90%以上。
“这是非常值得肯定的一点。”李建平教授表示,“但由于10年随访并非是研究的预设终点,研究对于主要终点事件分析的效力不足,因此其结果只能为我们进一步的研究提供假设。”
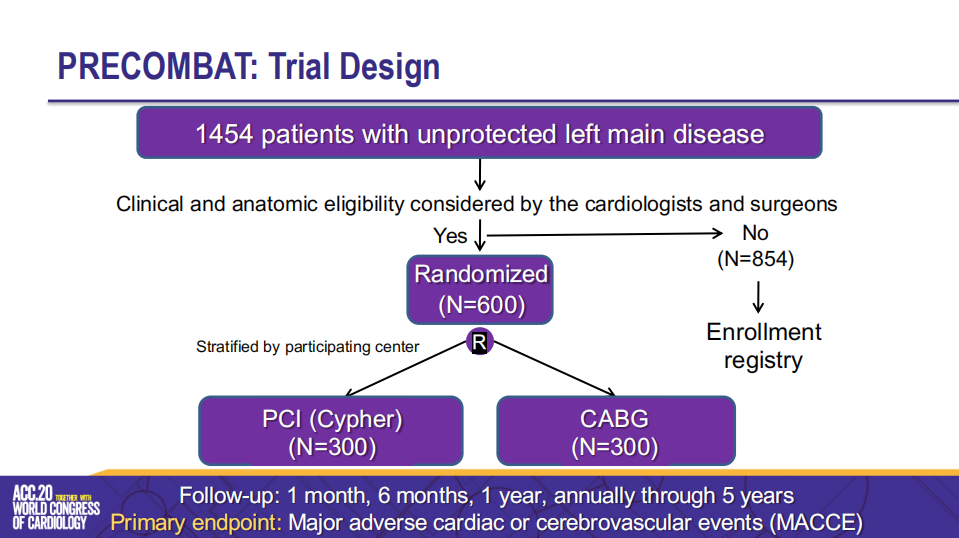
PRECOMBAT研究的设计颇具特点,主要表现在:
第一,PRECOMBAT研究所使用的支架是第一代的西罗莫司药物洗脱支架,但对于左主干病变的血运重建治疗在这十几年间经历了很大改变,无论是治疗理念、治疗技术,还是治疗器械,都经历了很大进步。现如今,对于左主干病变的介入治疗我们更多会选择新一代的药物洗脱支架。
第二,从研究数据可以发现,十几年前韩国应用IVUS指导PCI治疗的使用率就高达90%以上,而这种影像学优化介入治疗的理念放到如今也依然适用。
第三,该研究完全是由研究者启动的,其数据收集、分析等过程并不受到投资方的干扰。
第四,该研究对于终点事件的设定是科学而又全面的。PRECOMBAT研究对于急性心肌梗死的定义明确指向了Q波型心肌梗死,对于急性心肌梗死的界定更为严格。同时也将CABG术后重要并发症——卒中事件纳入终点。
PRECOMBAT研究的公布为介入医师挑战左主干病变增添了信心
过去一系列对比PCI和CABG治疗左主干病变的临床注册研究结果不一,但整体提示PCI相较CABG有更高的血运重建率。而这些研究大多随访时间不长,最长的随访时间可能也就是5年随访。因此临床上很多人担心,在5年之后CABG相较PCI的获益会逐渐明显。
“我们迫切地需要关于左主干病变PCI和CABG治疗远期结局的循证医学证据。”
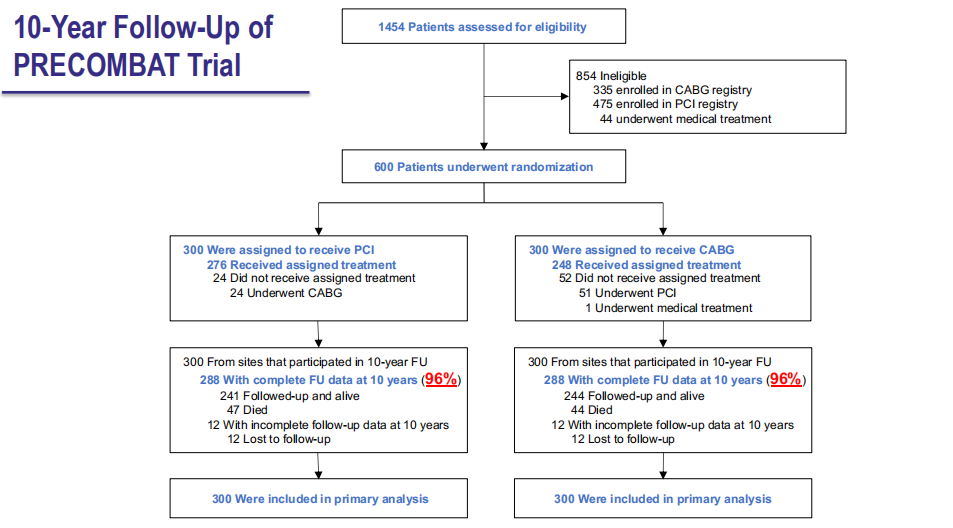
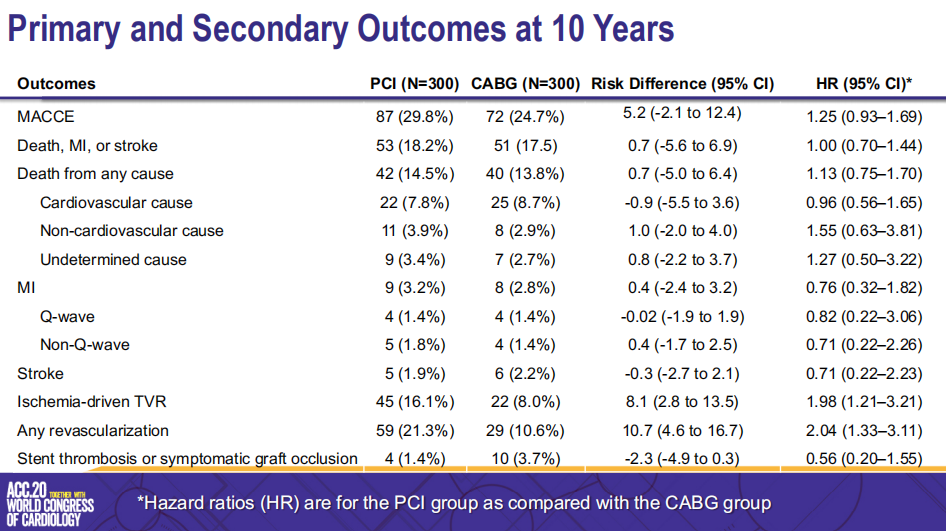
李建平教授表示,ACC.20上公布的PRECOMBAT研究10年随访结果却告诉我们,即使是在10年之前,PCI与CABG对于无保护左主干病变的血运重建治疗也是具有相对可比性的。十几年后的今天,我们对于左主干病变的介入治疗积累了更多经验,治疗理念也发生了变化,支架器械和技术也经历了发展。此外,如今的PCI不仅有IVUS、OCT这些腔内影像技术作为帮手,还可以应用FFR这些功能学评价技术进一步优化介入治疗效果。
这无疑为我们介入医师挑战左主干病变增添了信心。
综合多因素决定左主干病变患者的治疗策略
尽管PCI技术现如今经历了飞速发展,我们也不能在临床上盲目地为所有左主干病变患者进行PCI治疗。
究竟哪些左主干病变患者可以行PCI治疗?
李建平教授指出,我们要从三方面进行考量:
首先,在决定治疗策略之前我们要综合评价患者的临床特点和病变特点。
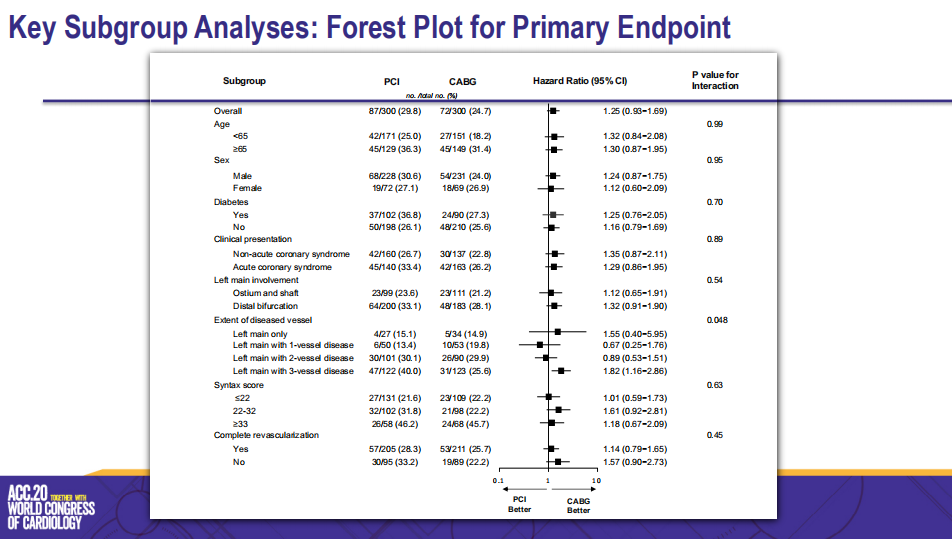
PRECOMBAT研究预先根据年龄、糖尿病、完全血运重建、SYNTAX评分、病变范围等因素设定了亚组,其亚组分析结果显示,除左主干病变合并三支病变这一亚组CABG治疗优于PCI治疗外,其余亚组CABG和PCI治疗效果并无统计学差异,这也告诉我们,对于左主干合并三支病变这类高危复杂病变,一味的PCI治疗只能造成患者预后不良。
此外,患者的其它基础合并症、心肾功能以及是否存在抗血小板药物禁忌症这些因素我们也要纳入考量。
第二个需要考虑的重要因素就是术者经验和基础设施。
每个中心、每家医院介入医师和心脏外科医师的能力有所差异,同时医院的硬件设施也有所不同,例如是否具备IVUS、OCT、FFR这些优化技术和血流动力学支持设备。
最后,患者及家属的意愿也是我们需要纳入考虑的因素之一。
术前我们要和患者进行沟通,充分告知患者及家属PCI和CABG治疗的风险与获益,结合患者及家属的意愿进行综合判断。
PRECOMBAT研究的10年随访结果显示PCI组和CABG组主要不良心脑血管事件(由死亡、心肌梗死、卒中,全因死亡)发生率无显著差异,为我们在临床上制定左主干病变患者的最佳血运重建治疗策略提供了思路。
尽管该研究效力不足其结果仍具争议,但无疑也为我们介入医师攻克左主干病变这类高危复杂病变增添了信心。