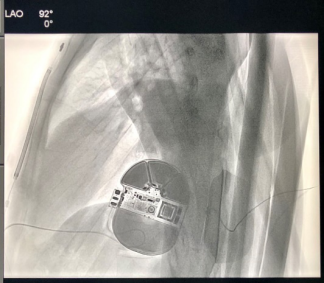
深圳市人民医院心内科成功完成广东省首例应用“二切口”技术植入全皮下植入式心律转复除颤器(S-ICD)
2021-02-06 21:18
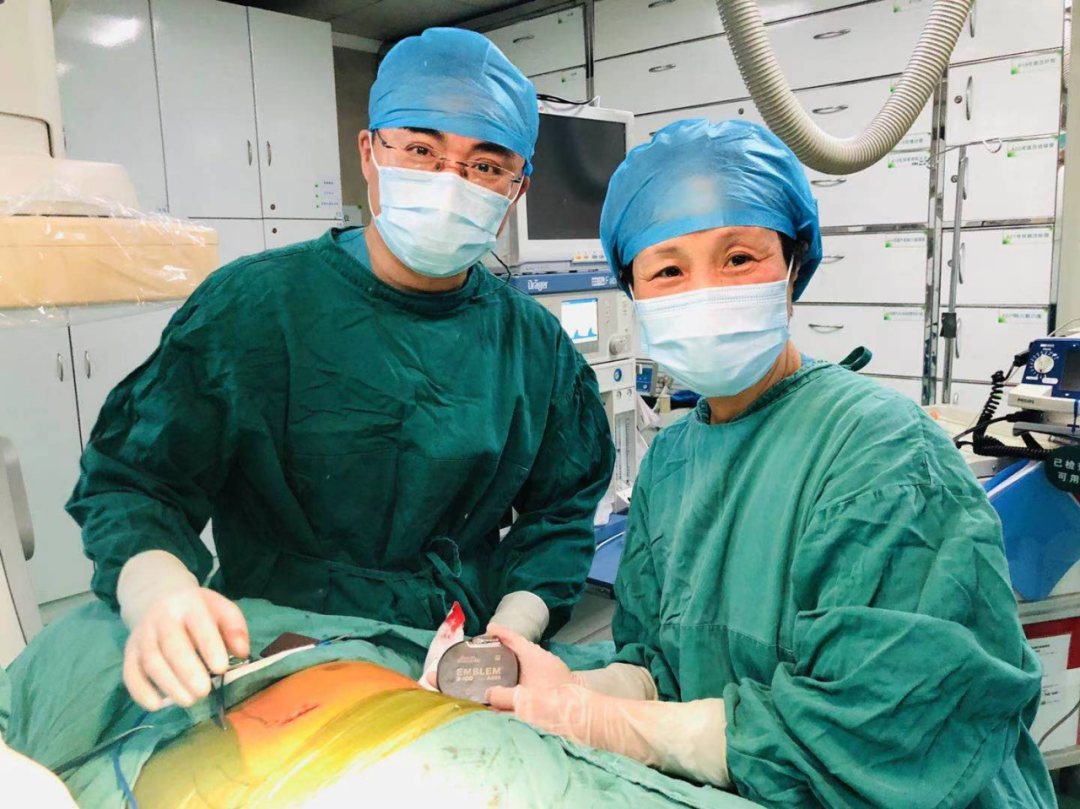
2021年2月3日,深圳市人民医院心内科由董少红主任、梁新剑副主任,成功为一位年轻的心脏性猝死二级预防的患者完成广东省首例“二切口”全皮下植入式心律转复除颤器(S-ICD)植入。

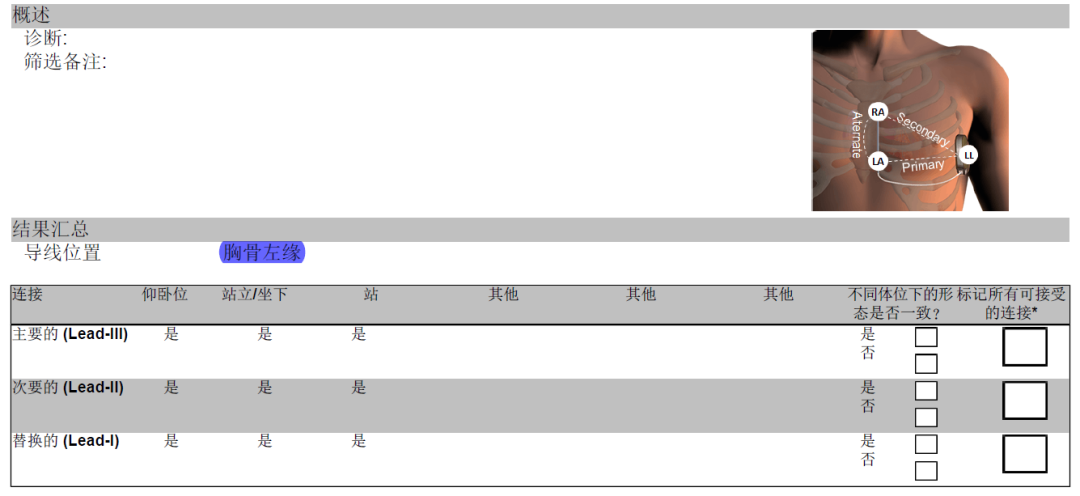

体表心电图筛查结果报告
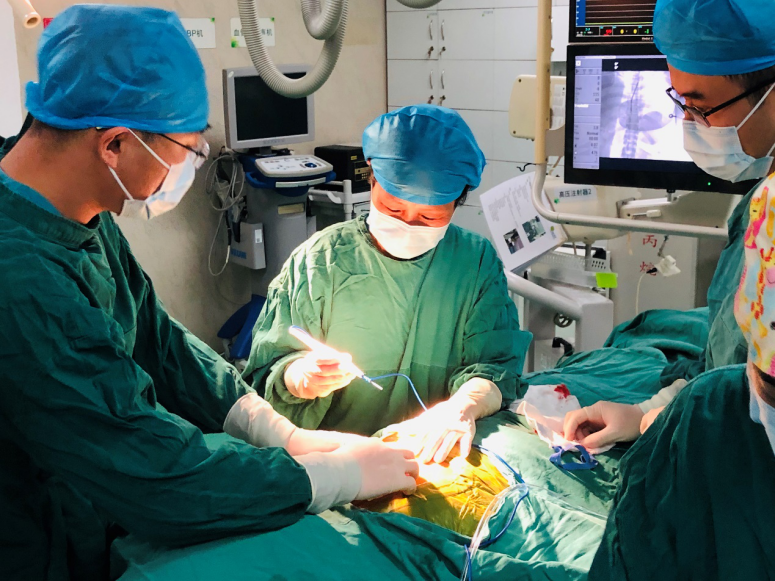

术中DFT测试