王景峰:S-ICD临床应用进展
2015-06-16 14:37
埋藏式心律转复除颤器(implantable cardioverter defibrillator, ICD)是预防心脏性猝死最有效的方法。目前传统植入ICD的方法是通过外周静脉送入ICD电极至右心室,并与脉冲发生器相连后埋藏于左胸部皮下。因此,除颤电极导线在静脉及心腔内,而脉冲发生器在皮下。但由于除颤电极导线故障的频现,加之经静脉途径植入其相关并发症较多。故近几年一种(subcutaneous implantable cardioverter defibrillator, S-ICD)系统问世并开始应用于临床,后者导线及脉冲发生器均位于皮下,除颤导线不直接接触心脏及相关静脉。它是近年来ICD治疗领域的一个重要进展。自2008年7月首次植入人体,此后发展迅速,2009年获CE Mark认证,2012年获美国FDA批准,目前在中国已通过CFDA专家审评会,预计很快将进入我国市场。本文拟对S-ICD的临床应用现状及进展作一简要综述。
1 S-ICD发展历程
传统ICD在临床上已得到普遍使用,但其并发症一直是困扰临床的一个难题,特别是静脉导线相关的并发症。一项包括990例ICD患者的报告显示除颤导线的5年及8年存活率分别为仅为85%和60%,且导线年故障率随植入时间延长而增加,10年时达每年20%1。为避免这些静脉除颤导线相关的问题,S-ICD系统采用了皮下除颤导线,植入较为便捷,无需X射线,且通常不会引起心内膜炎或全身感染,如需拔除,操作也相对容易。
第一代S-ICD脉冲发生器的体积约70mL,重145g,厚约1.5cm,可提供80J的电击治疗,电池寿命预期5.4年。S-ICD无常规起搏治疗功能,但可在电击后提供30秒的起搏支持。S-ICD程控简单,仅需设置条件电击区和电击区,在条件电击区内对快速心室事件进行鉴别诊断,决定是否治疗,而电击区直接治疗。S-ICD采用基于图形比较的鉴别诊断,记录三个通道的腔内图(图1),自动选择QRS波较高而T波较低的导联。S-ICD记录的腔内图类似体表心电图,START模拟研究显示S-ICD的鉴别诊断能力优于静脉ICD2。
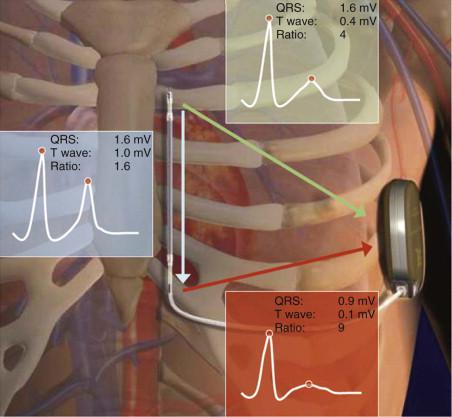
图1 S-ICD电极记录系统
S-ICD最初的临床研究确定了脉冲发生器与除颤导线的空间配置,并测得其除颤阈值为36.6±19.8J3。美国FDA IDE研究入选了330例拟植入S-ICD的患者,其中13%为更换既往静脉ICD。在完成DFT测试的304例患者中,100%诱颤转复成功。180天无主要并发症率为99%,随访11个月,器械成功转复了21位患者的38次室速/室颤事件,13.1%的患者受到误电击4。
2 临床应用现状
S-ICD注册研究
正在进行的EFFORTLESS研究是一个大型注册观察,拟入选1000例S-ICD患者,主要终点为植入后30天及360天的并发症和不适当电击率,并设立亚组评价生活质量。已发表的初步结果入选了456例患者,平均随访了558天,30天及360天的无并发症率分别为97%及94%。33例患者出现93次VT/VF事件,电击转复成功率100%,360天的不适当电击率为7%5。
今年4月JACC发表了S-ICD两年随访结果,汇总了当前IDE及EFFORTLESS的数据,共纳入882例S-ICD患者。平均随访651 ±345天,59例患者发生111次VT/VF事件,首次电击成功率90.1%,总成功率98.2%(判断失败的两例,1例在第5次电击后自行终止,但超出了器械的记录容量;另1例在两次电击后因感知不足而宣告事件终止,但很快再次检测到心律失常,1次电击成功转复)。推算3年不适当电击率为13.1%,3年全因死亡率4.7%。无导线故障,无心内膜炎或菌血症。数据还显示S-ICD双区设置可有效降低不适当电击率6。
S-ICD与静脉ICD对比研究
S-ICD与静脉ICD的直接对比研目前尚少。有研究将69例S-ICD患者前瞻性地与性别及年龄匹配的静脉ICD患者进行比较,植入时S-ICD 65J诱颤转复成功率(通常要求2次成功转复)为95.5%,而静脉ICD在保持10J安全范围情况下的诱颤转复成功率为90.8%。平均随访217±138天,并发症在两组无差异。S-ICD组3例患者接受适当治疗,3例患者发生T波过感知引起的误电击,调整感知向量后未再发生;静脉ICD组3例患者发生不适当治疗,其中2例为房颤,1例为过感知7。正在进行中的PRAETORIAN临床试验为多中心随机对照研究,拟入选700例ICD I类或IIa类适应证而无起搏或CRT适应证的患者,随机植入S-ICD或静脉ICD,随访30个月,一级终点为不适当电击及ICD相关的并发症,二级终点包括除颤成功率及死亡率8。
S-ICD体表心电图筛查及减少误电击
现有的研究提示S-ICD的误电击发生率与静脉ICD总体相似,但T波误感知的比例较高。故需对拟植入S-ICD的患者进行体表心电图筛查(图2),要求至少有一个向量的心电图通过平卧位和直立位的检测,研究表明筛查通过率为92%-96.4%9,10,11。有研究显示通过程控感知向量或获取运动时的心电图模板可降低S-ICD不适当电击12。已有多个研究证实S-ICD双区程控设置的不适当电击的发生率明显低于单区设置者13。另外新的波形比较的算法,在系统验证中可减少因T波过感知造成的ICD不适当充电达39.8%14。
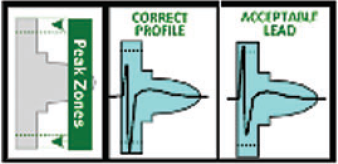
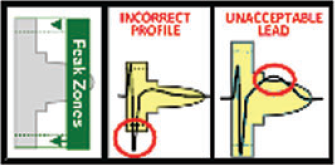
图2 S-ICD体表心电图筛查
S-ICD用于特殊患者
目前已经有大量的病例报告报道了S-ICD在特殊患者中的应用,如静脉阻塞/狭窄、反复感染、儿童、Brugada综合征、长QT综合征、起搏器患者、心外膜起搏器患者、伴左室心外膜除颤电极片患者、右房血栓、伴左室辅助装置患者(图3)、透析患者、LAMP2心肌病患者,以及各种先天性心脏病,如埃波斯坦畸形、单心室、漏斗胸、、右位心、右侧植入等。
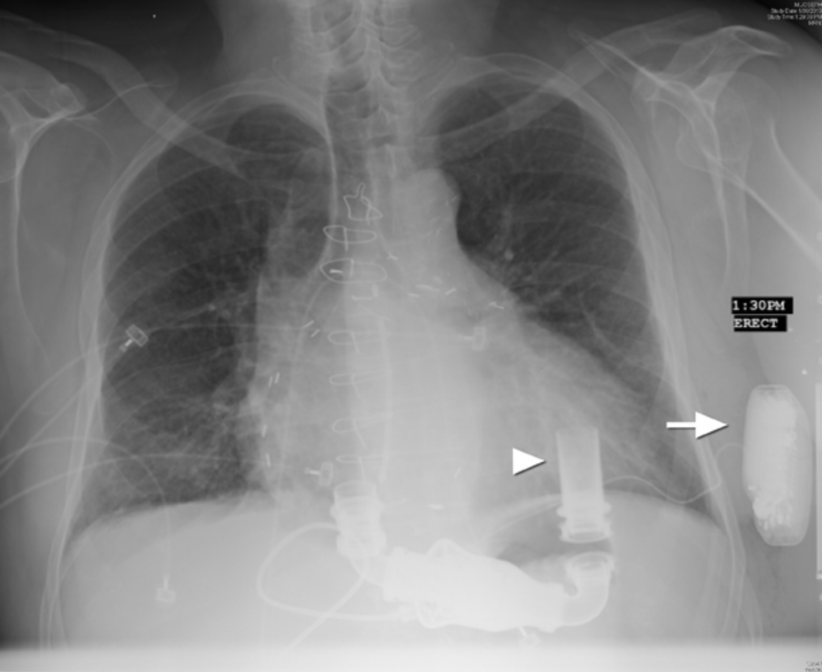
图3 S-ICD用于左室辅助装置患者
S-ICD的适用人群及局限
根据S-ICD的特点,Poole和Gold对其临床适用性作了较为全面的总结,认为S-ICD优先选用(is preferred device)的适应症主要有:
1) 无静脉路径(静脉闭塞或先天异常)、静脉系统并发症高(透析、儿童及免疫低下)、离子通道病(长QT综合征、Brugada、肥厚性心肌病)、既往静脉器械感染或导线故障、既往心内膜炎;
2) S-ICD强烈考虑(should be strongly considered):年轻患者、生存预期>10年、缺血性/非缺血性心衰的一级预防、人工瓣膜、女性(愿意除颤器置于侧壁)、有选择的二级预防患者(院外室颤幸存者,无单形性室速证据);
目前认为,S-ICD不适用(should be avoided)的情况主要有:心衰合并LBBB需CRT治疗、症状性心动过缓需起搏治疗、反复发作持续性单形性室速且ATP有效15。认为S-ICD不适宜上述情况主要是基于S-ICD不具备后备起搏尤其是不具备ATP功能。然而,这一认识可能不久的将来即将成为历史。因为已有公司在右室无导线起搏器研发的基础上对S-ICD进行深层次的研发。结合目前S-ICD的技术,使右心室无导线起搏装置和S-ICD共同构建完整的ICD系统。即S-ICD在行使电复律的功能,而植入右心室心尖部的无导线起搏器行使ATP以及部分电复律后需要的后备起搏功能。
S-ICD适用人群的实际数量究竟如何呢?一单中心评估纳入了2002年至2011年间植入ICD的1345例患者,随访中如无以下情况则认为适用S-ICD:起搏适应证,ATP治疗成功无需后续电击,升级为CRT-D。随访中位数为3.4年,34%患者达到终点,累积5年时有55.5%的患者仍适用S-ICD,即目前静脉ICD患者中约一半以上适用S-ICD。不适合S-ICD的主要预测因素为二级预防、严重心衰及QRS明显增宽16。
3 S-ICD展望
今年4月第二代S-ICD系统EMBLEM在美国和欧洲上市,新产品较第一代产品的厚度减少了19%,预期使用寿命延长了40%。EMBLEM S-ICD系统还能够通过LATITUDE NXT患者管理系统对患者实施远程管理,为患者带来更多便利。
S-ICD早期研究的并发症较高,主要与植入技术有关,在改进导线设计及加强植入培训后并发症明显减少。另有研究者探索了除颤电极置于胸骨右侧17,及双切口简化的植入技术18,结果尚有待大样本研究的验证。
目前版本的S-ICD尚未申请磁共振兼容的适应证,但在临床上已有此方面的尝试。15例S-ICD患者接受了22次MRI检查(1.5T),检查部位包括头部5例,心脏4例,腰部6例,骶部2例。MRI检查均于植入后至少6周进行,随访12个月,S-ICD未出现功能异常19。
S-ICD系统无常规起搏功能,据悉已经有公司在计划将S-ICD与无导线起搏器整合,远景是实现无静脉导线的CRT-D系统。
S-ICD的临床应用已经起步,初期的结果基本令人满意,展现了较好的临床应用前景,但其长期效果仍有待进一步观察。我国已于去年12月植入一例S-ICD,预计今年有望上市。已临近尾声的两个大型研究EFFORTLESS注册研究及PRAETORIAN随机对照临床试验很快将提供更丰富的临床使用信息,让我们拭目以待。
参考文献
1. Kleemann T, Becker T, Doenges K, Vater M, Senges J, Schneider S, Saggau W, Weisse U, Seidl K: Annual Rate of Transvenous Defibrillation Lead Defects in Implantable Cardioverter-Defibrillators Over a Period of >10 Years. Circulation 2007; 115:2474–2480.
2. Gold MR, Theuns DA, Knight BP, Sturdivant JL, Sanghera R, Ellenbogen KA, Wood MA, Burke MC: Head-to-head comparison of arrhythmia discrimination performance of subcutaneous and transvenous ICD arrhythmia detection algorithms: the START study. J Cardiovasc Electrophysiol 2012; 23:359–366.
3. Bardy GH, Smith WM, Hood MA, et al.: An Entirely Subcutaneous Implantable Cardioverter–Defibrillator. N Engl J Med 2010; 363:36–44.
4. Weiss R, Knight BP, Gold MR, Leon AR, Herre JM, Hood M, Rashtian M, Kremers M, Crozier I, Lee KL, Smith W, Burke MC: Safety and Efficacy of a Totally Subcutaneous Implantable-Cardioverter Defibrillator. Circulation 2013; 128:944–953.
5. Lambiase PD, Barr C, Theuns DAMJ, et al.: Worldwide experience with a totally subcutaneous implantable defibrillator: early results from the EFFORTLESS S-ICD Registry. Eur Heart J 2014; 35:1657–1665.
6. Burke MC, Gold MR, Knight BP, et al.: Safety and Efficacy of the Totally Subcutaneous Implantable Defibrillator: 2-Year Results From a Pooled Analysis of the IDE Study and EFFORTLESS Registry. J Am Coll Cardiol 2015; 65:1605–1615.
7. Köbe J, Reinke F, Meyer C, Shin D-I, Martens E, Kääb S, Löher A, Amler S, Lichtenberg A, Winter J, Eckardt L: Implantation and follow-up of totally subcutaneous versus conventional implantable cardioverter-defibrillators: A multicenter case-control study. Heart Rhythm 2013; 10:29–36.
8. Olde Nordkamp LRA, Knops RE, Bardy GH, et al.: Rationale and design of the PRAETORIAN trial: A Prospective, RAndomizEd comparison of subcuTaneOus and tRansvenous ImplANtable cardioverter-defibrillator therapy. Am Heart J 2012; 163:753–760.e2.
9. Olde Nordkamp LRA, Warnaars JLF, Kooiman KM, de GROOT JR, RosenmöLler BRAM, Wilde AAM, Knops RE: Which Patients Are Not Suitable for a Subcutaneous ICD: Incidence and Predictors of Failed QRS-T-Wave Morphology Screening: T-Wave Analysis for the Subcutaneous ICD. J Cardiovasc Electrophysiol 2014; 25:494–499.
10. Randles DA, Hawkins NM, Shaw M, Patwala AY, Pettit SJ, Wright DJ: How many patients fulfil the surface electrocardiogram criteria for subcutaneous implantable cardioverter-defibrillator implantation? Europace 2014; 16:1015–1021.
11. Groh CA, Sharma S, Pelchovitz DJ, Bhave PD, Rhyner J, Verma N, Arora R, Chicos AB, Kim SS, Lin AC, Passman RS, Knight BP: Use of an electrocardiographic screening tool to determine candidacy for a subcutaneous implantable cardioverter-defibrillator. Heart Rhythm 2014; 11:1361–1366.
12. Kooiman KM, Knops RE, Olde Nordkamp L, Wilde AAM, de Groot JR: Inappropriate subcutaneous implantable cardioverter-defibrillator shocks due to T-wave oversensing can be prevented: Implications for management. Heart Rhythm 2014; 11:426–434.
13. Gold MR, Weiss R, Theuns DAMJ, Smith W, Leon A, Knight BP, Carter N, Husby M, Burke MC: Use of a discrimination algorithm to reduce inappropriate shocks with a subcutaneous implantable cardioverter-defibrillator. Heart Rhythm 2014; 11:1352–1358.
14. Brisben AJ, Burke MC, Knight BP, Hahn SJ, Herrmann KL, Allavatam V, Mahajan D, Sanghera R, Gold MR: A New Algorithm to Reduce Inappropriate Therapy in the S-ICD System. J Cardiovasc Electrophysiol 2015; 26:417–423.
15. Poole JE, Gold MR: Who Should Receive the Subcutaneous Implanted Defibrillator?: The Subcutaneous Implantable Cardioverter Defibrillator (ICD) Should Be Considered in all ICD Patients Who Do Not Require Pacing. Circ Arrhythm Electrophysiol 2013; 6:1236–1245.
16. De Bie MK, Thijssen J, van Rees JB, Putter H, van der Velde ET, Schalij MJ, van Erven L: Suitability for subcutaneous defibrillator implantation: results based on data from routine clinical practice. Heart 2013; 99:1018–1023.
17. Zumhagen S, Grace AA, O’Connor S, LöHer A, KöBe J, Eckardt L, Schulze-Bahr E: Totally Subcutaneous Implantable Cardioverter Defibrillator with an Alternative, Right Parasternal, Electrode Placement: S-ICD WITH RIGHT PARASTERNAL ELECTRODE. Pacing Clin Electrophysiol 2012; 35:e254–e257.
18. Knops RE, Olde Nordkamp LRA, de Groot JR, Wilde AAM: Two-incision technique for implantation of the subcutaneous implantable cardioverter-defibrillator. Heart Rhythm 2013; 10:1240–1243.
19. Keller J, Neuzil P, Vymazal J, Janotka M, Brada J, a ek R, Vopalka R, Weichet J, Reddy VY: Magnetic resonance imaging in patients with a subcutaneous implantable cardioverter-defibrillator. Europace 2015; 17:761–766.
阅读数: 2722
1 S-ICD发展历程
传统ICD在临床上已得到普遍使用,但其并发症一直是困扰临床的一个难题,特别是静脉导线相关的并发症。一项包括990例ICD患者的报告显示除颤导线的5年及8年存活率分别为仅为85%和60%,且导线年故障率随植入时间延长而增加,10年时达每年20%1。为避免这些静脉除颤导线相关的问题,S-ICD系统采用了皮下除颤导线,植入较为便捷,无需X射线,且通常不会引起心内膜炎或全身感染,如需拔除,操作也相对容易。
第一代S-ICD脉冲发生器的体积约70mL,重145g,厚约1.5cm,可提供80J的电击治疗,电池寿命预期5.4年。S-ICD无常规起搏治疗功能,但可在电击后提供30秒的起搏支持。S-ICD程控简单,仅需设置条件电击区和电击区,在条件电击区内对快速心室事件进行鉴别诊断,决定是否治疗,而电击区直接治疗。S-ICD采用基于图形比较的鉴别诊断,记录三个通道的腔内图(图1),自动选择QRS波较高而T波较低的导联。S-ICD记录的腔内图类似体表心电图,START模拟研究显示S-ICD的鉴别诊断能力优于静脉ICD2。

图1 S-ICD电极记录系统
S-ICD最初的临床研究确定了脉冲发生器与除颤导线的空间配置,并测得其除颤阈值为36.6±19.8J3。美国FDA IDE研究入选了330例拟植入S-ICD的患者,其中13%为更换既往静脉ICD。在完成DFT测试的304例患者中,100%诱颤转复成功。180天无主要并发症率为99%,随访11个月,器械成功转复了21位患者的38次室速/室颤事件,13.1%的患者受到误电击4。
2 临床应用现状
S-ICD注册研究
正在进行的EFFORTLESS研究是一个大型注册观察,拟入选1000例S-ICD患者,主要终点为植入后30天及360天的并发症和不适当电击率,并设立亚组评价生活质量。已发表的初步结果入选了456例患者,平均随访了558天,30天及360天的无并发症率分别为97%及94%。33例患者出现93次VT/VF事件,电击转复成功率100%,360天的不适当电击率为7%5。
今年4月JACC发表了S-ICD两年随访结果,汇总了当前IDE及EFFORTLESS的数据,共纳入882例S-ICD患者。平均随访651 ±345天,59例患者发生111次VT/VF事件,首次电击成功率90.1%,总成功率98.2%(判断失败的两例,1例在第5次电击后自行终止,但超出了器械的记录容量;另1例在两次电击后因感知不足而宣告事件终止,但很快再次检测到心律失常,1次电击成功转复)。推算3年不适当电击率为13.1%,3年全因死亡率4.7%。无导线故障,无心内膜炎或菌血症。数据还显示S-ICD双区设置可有效降低不适当电击率6。
S-ICD与静脉ICD对比研究
S-ICD与静脉ICD的直接对比研目前尚少。有研究将69例S-ICD患者前瞻性地与性别及年龄匹配的静脉ICD患者进行比较,植入时S-ICD 65J诱颤转复成功率(通常要求2次成功转复)为95.5%,而静脉ICD在保持10J安全范围情况下的诱颤转复成功率为90.8%。平均随访217±138天,并发症在两组无差异。S-ICD组3例患者接受适当治疗,3例患者发生T波过感知引起的误电击,调整感知向量后未再发生;静脉ICD组3例患者发生不适当治疗,其中2例为房颤,1例为过感知7。正在进行中的PRAETORIAN临床试验为多中心随机对照研究,拟入选700例ICD I类或IIa类适应证而无起搏或CRT适应证的患者,随机植入S-ICD或静脉ICD,随访30个月,一级终点为不适当电击及ICD相关的并发症,二级终点包括除颤成功率及死亡率8。
S-ICD体表心电图筛查及减少误电击
现有的研究提示S-ICD的误电击发生率与静脉ICD总体相似,但T波误感知的比例较高。故需对拟植入S-ICD的患者进行体表心电图筛查(图2),要求至少有一个向量的心电图通过平卧位和直立位的检测,研究表明筛查通过率为92%-96.4%9,10,11。有研究显示通过程控感知向量或获取运动时的心电图模板可降低S-ICD不适当电击12。已有多个研究证实S-ICD双区程控设置的不适当电击的发生率明显低于单区设置者13。另外新的波形比较的算法,在系统验证中可减少因T波过感知造成的ICD不适当充电达39.8%14。


图2 S-ICD体表心电图筛查
S-ICD用于特殊患者
目前已经有大量的病例报告报道了S-ICD在特殊患者中的应用,如静脉阻塞/狭窄、反复感染、儿童、Brugada综合征、长QT综合征、起搏器患者、心外膜起搏器患者、伴左室心外膜除颤电极片患者、右房血栓、伴左室辅助装置患者(图3)、透析患者、LAMP2心肌病患者,以及各种先天性心脏病,如埃波斯坦畸形、单心室、漏斗胸、、右位心、右侧植入等。

图3 S-ICD用于左室辅助装置患者
S-ICD的适用人群及局限
根据S-ICD的特点,Poole和Gold对其临床适用性作了较为全面的总结,认为S-ICD优先选用(is preferred device)的适应症主要有:
1) 无静脉路径(静脉闭塞或先天异常)、静脉系统并发症高(透析、儿童及免疫低下)、离子通道病(长QT综合征、Brugada、肥厚性心肌病)、既往静脉器械感染或导线故障、既往心内膜炎;
2) S-ICD强烈考虑(should be strongly considered):年轻患者、生存预期>10年、缺血性/非缺血性心衰的一级预防、人工瓣膜、女性(愿意除颤器置于侧壁)、有选择的二级预防患者(院外室颤幸存者,无单形性室速证据);
目前认为,S-ICD不适用(should be avoided)的情况主要有:心衰合并LBBB需CRT治疗、症状性心动过缓需起搏治疗、反复发作持续性单形性室速且ATP有效15。认为S-ICD不适宜上述情况主要是基于S-ICD不具备后备起搏尤其是不具备ATP功能。然而,这一认识可能不久的将来即将成为历史。因为已有公司在右室无导线起搏器研发的基础上对S-ICD进行深层次的研发。结合目前S-ICD的技术,使右心室无导线起搏装置和S-ICD共同构建完整的ICD系统。即S-ICD在行使电复律的功能,而植入右心室心尖部的无导线起搏器行使ATP以及部分电复律后需要的后备起搏功能。
S-ICD适用人群的实际数量究竟如何呢?一单中心评估纳入了2002年至2011年间植入ICD的1345例患者,随访中如无以下情况则认为适用S-ICD:起搏适应证,ATP治疗成功无需后续电击,升级为CRT-D。随访中位数为3.4年,34%患者达到终点,累积5年时有55.5%的患者仍适用S-ICD,即目前静脉ICD患者中约一半以上适用S-ICD。不适合S-ICD的主要预测因素为二级预防、严重心衰及QRS明显增宽16。
3 S-ICD展望
今年4月第二代S-ICD系统EMBLEM在美国和欧洲上市,新产品较第一代产品的厚度减少了19%,预期使用寿命延长了40%。EMBLEM S-ICD系统还能够通过LATITUDE NXT患者管理系统对患者实施远程管理,为患者带来更多便利。
S-ICD早期研究的并发症较高,主要与植入技术有关,在改进导线设计及加强植入培训后并发症明显减少。另有研究者探索了除颤电极置于胸骨右侧17,及双切口简化的植入技术18,结果尚有待大样本研究的验证。
目前版本的S-ICD尚未申请磁共振兼容的适应证,但在临床上已有此方面的尝试。15例S-ICD患者接受了22次MRI检查(1.5T),检查部位包括头部5例,心脏4例,腰部6例,骶部2例。MRI检查均于植入后至少6周进行,随访12个月,S-ICD未出现功能异常19。
S-ICD系统无常规起搏功能,据悉已经有公司在计划将S-ICD与无导线起搏器整合,远景是实现无静脉导线的CRT-D系统。
S-ICD的临床应用已经起步,初期的结果基本令人满意,展现了较好的临床应用前景,但其长期效果仍有待进一步观察。我国已于去年12月植入一例S-ICD,预计今年有望上市。已临近尾声的两个大型研究EFFORTLESS注册研究及PRAETORIAN随机对照临床试验很快将提供更丰富的临床使用信息,让我们拭目以待。
参考文献
1. Kleemann T, Becker T, Doenges K, Vater M, Senges J, Schneider S, Saggau W, Weisse U, Seidl K: Annual Rate of Transvenous Defibrillation Lead Defects in Implantable Cardioverter-Defibrillators Over a Period of >10 Years. Circulation 2007; 115:2474–2480.
2. Gold MR, Theuns DA, Knight BP, Sturdivant JL, Sanghera R, Ellenbogen KA, Wood MA, Burke MC: Head-to-head comparison of arrhythmia discrimination performance of subcutaneous and transvenous ICD arrhythmia detection algorithms: the START study. J Cardiovasc Electrophysiol 2012; 23:359–366.
3. Bardy GH, Smith WM, Hood MA, et al.: An Entirely Subcutaneous Implantable Cardioverter–Defibrillator. N Engl J Med 2010; 363:36–44.
4. Weiss R, Knight BP, Gold MR, Leon AR, Herre JM, Hood M, Rashtian M, Kremers M, Crozier I, Lee KL, Smith W, Burke MC: Safety and Efficacy of a Totally Subcutaneous Implantable-Cardioverter Defibrillator. Circulation 2013; 128:944–953.
5. Lambiase PD, Barr C, Theuns DAMJ, et al.: Worldwide experience with a totally subcutaneous implantable defibrillator: early results from the EFFORTLESS S-ICD Registry. Eur Heart J 2014; 35:1657–1665.
6. Burke MC, Gold MR, Knight BP, et al.: Safety and Efficacy of the Totally Subcutaneous Implantable Defibrillator: 2-Year Results From a Pooled Analysis of the IDE Study and EFFORTLESS Registry. J Am Coll Cardiol 2015; 65:1605–1615.
7. Köbe J, Reinke F, Meyer C, Shin D-I, Martens E, Kääb S, Löher A, Amler S, Lichtenberg A, Winter J, Eckardt L: Implantation and follow-up of totally subcutaneous versus conventional implantable cardioverter-defibrillators: A multicenter case-control study. Heart Rhythm 2013; 10:29–36.
8. Olde Nordkamp LRA, Knops RE, Bardy GH, et al.: Rationale and design of the PRAETORIAN trial: A Prospective, RAndomizEd comparison of subcuTaneOus and tRansvenous ImplANtable cardioverter-defibrillator therapy. Am Heart J 2012; 163:753–760.e2.
9. Olde Nordkamp LRA, Warnaars JLF, Kooiman KM, de GROOT JR, RosenmöLler BRAM, Wilde AAM, Knops RE: Which Patients Are Not Suitable for a Subcutaneous ICD: Incidence and Predictors of Failed QRS-T-Wave Morphology Screening: T-Wave Analysis for the Subcutaneous ICD. J Cardiovasc Electrophysiol 2014; 25:494–499.
10. Randles DA, Hawkins NM, Shaw M, Patwala AY, Pettit SJ, Wright DJ: How many patients fulfil the surface electrocardiogram criteria for subcutaneous implantable cardioverter-defibrillator implantation? Europace 2014; 16:1015–1021.
11. Groh CA, Sharma S, Pelchovitz DJ, Bhave PD, Rhyner J, Verma N, Arora R, Chicos AB, Kim SS, Lin AC, Passman RS, Knight BP: Use of an electrocardiographic screening tool to determine candidacy for a subcutaneous implantable cardioverter-defibrillator. Heart Rhythm 2014; 11:1361–1366.
12. Kooiman KM, Knops RE, Olde Nordkamp L, Wilde AAM, de Groot JR: Inappropriate subcutaneous implantable cardioverter-defibrillator shocks due to T-wave oversensing can be prevented: Implications for management. Heart Rhythm 2014; 11:426–434.
13. Gold MR, Weiss R, Theuns DAMJ, Smith W, Leon A, Knight BP, Carter N, Husby M, Burke MC: Use of a discrimination algorithm to reduce inappropriate shocks with a subcutaneous implantable cardioverter-defibrillator. Heart Rhythm 2014; 11:1352–1358.
14. Brisben AJ, Burke MC, Knight BP, Hahn SJ, Herrmann KL, Allavatam V, Mahajan D, Sanghera R, Gold MR: A New Algorithm to Reduce Inappropriate Therapy in the S-ICD System. J Cardiovasc Electrophysiol 2015; 26:417–423.
15. Poole JE, Gold MR: Who Should Receive the Subcutaneous Implanted Defibrillator?: The Subcutaneous Implantable Cardioverter Defibrillator (ICD) Should Be Considered in all ICD Patients Who Do Not Require Pacing. Circ Arrhythm Electrophysiol 2013; 6:1236–1245.
16. De Bie MK, Thijssen J, van Rees JB, Putter H, van der Velde ET, Schalij MJ, van Erven L: Suitability for subcutaneous defibrillator implantation: results based on data from routine clinical practice. Heart 2013; 99:1018–1023.
17. Zumhagen S, Grace AA, O’Connor S, LöHer A, KöBe J, Eckardt L, Schulze-Bahr E: Totally Subcutaneous Implantable Cardioverter Defibrillator with an Alternative, Right Parasternal, Electrode Placement: S-ICD WITH RIGHT PARASTERNAL ELECTRODE. Pacing Clin Electrophysiol 2012; 35:e254–e257.
18. Knops RE, Olde Nordkamp LRA, de Groot JR, Wilde AAM: Two-incision technique for implantation of the subcutaneous implantable cardioverter-defibrillator. Heart Rhythm 2013; 10:1240–1243.
19. Keller J, Neuzil P, Vymazal J, Janotka M, Brada J, a ek R, Vopalka R, Weichet J, Reddy VY: Magnetic resonance imaging in patients with a subcutaneous implantable cardioverter-defibrillator. Europace 2015; 17:761–766.

