
2019年12月第二周(总第122期)
▪“Between Scylla and Charybdis”“抗凝药物与抗血小板药物联合应用”的艰难窘境
▪ 冠心病的二级预防中新型口服抗凝药物表现如何(COMPASS,COMPASS-PAD,COMMANDER HF)
▪ 稳定型冠心病患者加用利伐沙班帮助延长寿命
▪ 荟萃分析对比AF+PCI患者中三联和双联抗栓治疗的有效性和安全性
▪ 合并贫血的房颤患者需谨慎使用新型口服抗凝药物

抗凝以及抗血小板是预防血管内血栓形成的基石治疗。在一定的临床场景下,需要联合抑制血小板活化及凝血级联反应,从而减低冠状动脉及脑血管的血栓形成风险,但其代价是出血的风险的增加。本期的欧洲心脏病学杂志上的开篇述评的标题是:Between Scylla and Charybdis: combining anticoagulants with platelet inhibitors and outcome。正是寓意着:“抗凝药物与抗血小板药物联合应用”所处的进退两难的窘境。
虽然,新型口服抗凝药NOACs的出现似乎改变了游戏规则,与口服维生素K拮抗剂相比,它们有相当的功效而且应用更为安全及便利,迈出抗凝治疗重要一步。但是刚刚在AHA 上公布的伽利略研究也提示我们世界上没有免费的午餐。即使在NOAC的年代,血栓和出血的风险平衡还是一个永恒的讨论话题。

冠心病的二级预防中新型口服抗凝药物表现如何(COMPASS,COMPASS-PAD,COMMANDER HF)
最早公布于2017ESC年会的COMPASS试验是一项大型随机对照双盲 III 期临床试验,纳入了来自33个国家的602家中心的27395名患有稳定性动脉粥样硬化性血管疾病的患者,随机分为利伐沙班(2.5 mg,每日2次)+阿司匹林(100mg,每日1次)组、利伐沙班(5mg,每日2次)组以及阿司匹林(100mg,每日1次)组。主要疗效终点为心血管死亡、卒中或心肌梗死的复合终点,主要安全性终点为大出血。研究始于2013年2月,原计划随访5年;在平均随访23个月时观察到利伐沙班+阿司匹林治疗组获益显著时停止。其结果显示,与阿司匹林单药治疗组相比,利伐沙班+阿司匹林联合治疗组主要终点事件发生率显著降低(HR 0.76,95%CI 0.66-0.86,P<0.001),两组复合终点发生率分别为5.4%(496例)和4.1%(379例);联合治疗组的全因死亡率也显著降低(3.4% vs 4.1%,HR 0.82,P=0.01)。尽管利伐沙班+阿司匹林组的非致死性出血事件发生率高于阿司匹林单药治疗组,但是两组的颅内出血或致死性出血的发生率无显著差异。
该研究在合并有外周血管疾病的人群中进行的亚组研究COMPASS-PAD研究的结果也同样令人印象深刻,该亚组研究纳入了7470名伴有下肢和颈动脉疾病的PAD患者,结果提示,与阿司匹林单药治疗相比,阿司匹林联合低剂量利伐沙班治疗可降低PAD患者28%心血管死亡、中风或心脏病发作的风险,并可降低46%肢体致命性缺血(包括截肢)的风险。
另一项公布于2018ESC年会的COMMANDER HF研究也是一项随机、双盲研究,其纳入的均为左心室射血分数≤40%的合并CAD和BNP水平升高但不合并房颤的慢性心衰患者。研究人员将5022名患者随机分为两组,分别接受每日两次的利伐沙班2.5 mg或安慰剂治疗。中位随访21个月。主要疗效终点为全因死亡、心肌梗死或卒中,安全性终点为致命性出血或关键部位的潜在致残性出血。结果显示,利伐沙班组和安慰剂组主要疗效终点事件的发生率分别为25%和26.2%(HR=0.94;95%CI,0.84-1.05),两组的全因死亡率无显著差异(分别为21.8%和22.1%;HR=0.98;95%CI,0.87-1.10),但是在亚组分析中发现,利伐沙班组卒中的发生率明显较低(2% vs. 3%;HR=0.66;95%CI,0.47-0.95)。
新型口服抗凝药的应用为冠心病和外周动脉粥样硬化性疾病的患者的二级预防提供了新的思路,但是总的来说,即使是出血风险更低的新型口服抗凝药也仍然需要在对出血和缺血风险进行仔细权衡后谨慎使用。
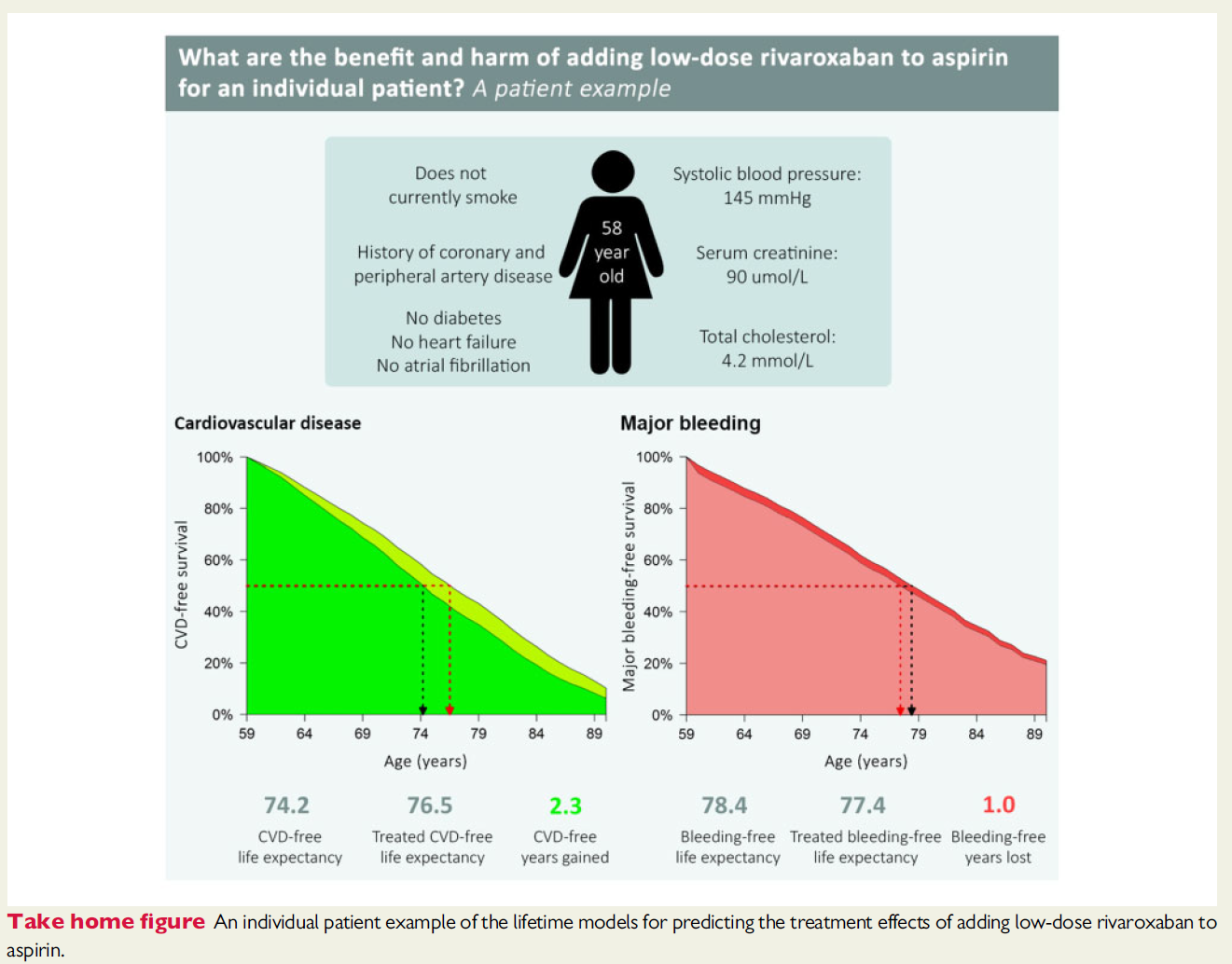
稳定型冠心病患者加用利伐沙班帮助延长寿命
上述的COMPASS研究已经证实,在已经患有心血管疾病的患者中加用新型口服抗凝药物可帮助降低心血管不良事件的发生率,但是其在延长患者的寿命方面是否能够带来真实的获益呢?发表于欧洲心脏病学杂志的一项研究利用来自COMPASS试验和SMART前瞻性队列研究的数据对利伐沙班是否能够延长稳定型冠心病患者的寿命进行了探究。该研究纳入了COMPASS试验(n = 27390)和SMART前瞻性队列研究(n = 8139)中明确有稳定型CVD的患者,结果显示,联合低剂量利伐沙班和阿司匹林的抗栓治疗方案可以将患者的健康寿命延长约16个月,但同时也需要面对因大出血而较少2个月健康寿命的风险。
研究同时建立了寿命预测模型,对每个患者的获益和出血风险进行权衡,帮助预测何类人群更可能从小剂量利伐沙班中获益,研究者表示该研究的结果有助于临床实践中的治疗决策的制定。 下载原文
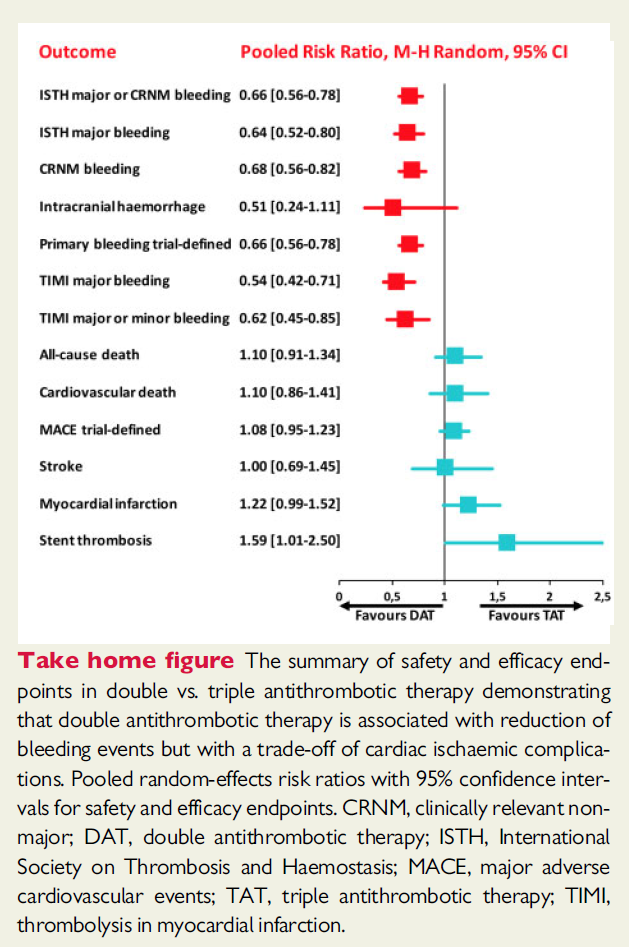
荟萃分析对比AF+PCI患者中三联和双联抗栓治疗的有效性和安全性
鉴于急性冠脉综合征和急性脑血管闭塞性病变的病理生理机制均同时涉及纤维蛋白和血小板的激活聚集,因此在这类患者中,抑制凝血瀑布和血小板的药物治疗理论上都应是有效的。近年来有多项研究都探究了由新型口服抗凝药联合抗血小板药物组成的抗栓治疗方案在心血管疾病患者中的有效性,近日来自瑞士的一项荟萃分析就在合并房颤的行经皮冠状动脉介入治疗的患者中对比了三联和双联抗栓治疗的有效性和安全性。
该研究纳入了来自4项临床试验的10234名患者(双联治疗DAT = 5496 vs. 三联治疗TAT = 4738)。结果显示,与TAT相比,DAT的主要安全终点(ISTH主要或临床相关非主要出血)事件的风险显著降低(RR 0.66, 95% CI 0.56-0.78;P < 0.0001;I2 = 69%),并且根据其他现有的出血事件的定义进行分析也能得到相同的结果。尽管在支架内血栓和心肌梗死方面,DAT组的发生率显著高于TAT组,但在全因死亡和心血管死亡、中风和主要不良心血管事件方面两组均没有显著差异。将包含NOAC的DAT与包含维生素K拮抗剂(VKA)的TAT进行比较发现,前者颅内出血风险明显减低(RR 0.33, 95% CI 0.17-0.65;P = 0.001;I2 = 0%)。
因此,由NOAC和P2Y12受体抑制剂组成的双联抗血栓治疗可明显减少出血风险,特别是颅内大出血等致死性出血事件,然而我们需要警惕这一抗栓方案带来的心血管不良事件(主要是支架相关疾病)的高发风险。 下载原文
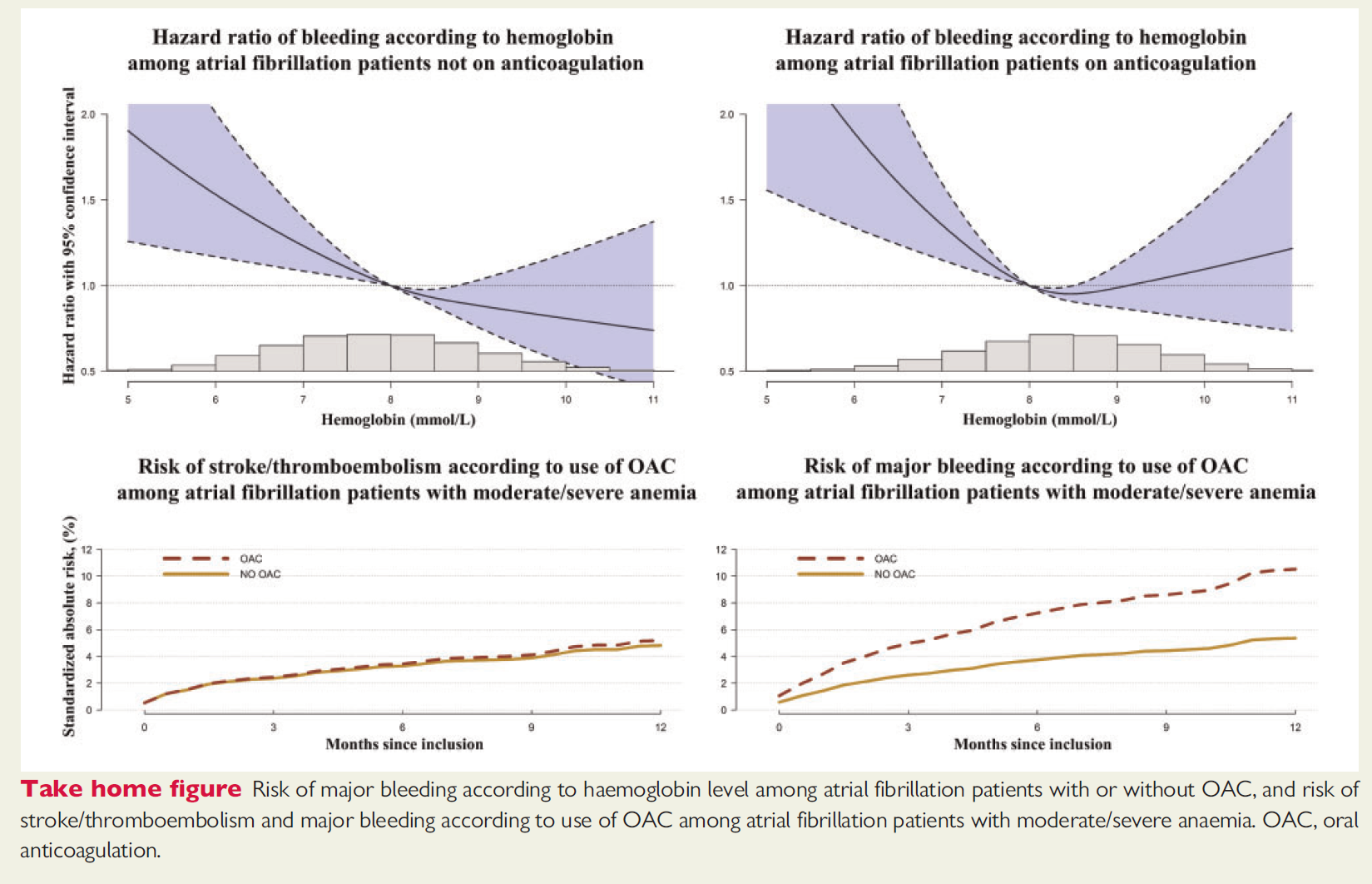
合并贫血的房颤患者需谨慎使用新型口服抗凝药物
贫血是临床中非常常见的合并症之一,缺铁、心力衰竭及镰状细胞病等多种疾病均可引起中重度的贫血,甚至需要进行输血治疗。近日来自丹麦哥本哈根大学医院的一项观察性队列研究对贫血患者中抗凝药物的使用情况进行了探究。
该研究纳入了1997至2012年间的18 734例房颤患者,通过使用多重Cox回归分析来估计标准化的卒中、栓塞和大出血等终点事件的危险比,并计算标准化的卒中、栓塞和大出血的绝对风险。在所纳入的患者中,有3796例(20%)为轻度贫血(女性为Hb 6.83-7.45 mmol/L,男性为Hb 6.83-8.03 mmol/L),2562例(14%)为中度/重度贫血(Hb<6.83 mmol/L)。生存分析结果显示,中度/重度贫血与大出血风险增加存在相关性;值得注意的是,在没有贫血(标准绝对风险差异2.5%,95% CI 3.8-1.7%)或有轻度贫血(2.3%,95% CI 2.8-1.8%)的患者中,使用OAC可以显著降低中风、栓塞事件的风险,但是在中度/重度贫血的患者中则无明显降低(0.03%,1.8 -2.8%,P = 0.01);而且在中度/重度贫血的AF患者中,口服抗凝药物使大出血的标准绝对风险增加了5.3% (95% CI 2.1-8.7%)。 下载原文
感谢大家关注每周“心”资讯,我们下周再见。
策划:刘 巍 严道医声网
内容提供:刘 巍 席子惟
文字校对:黄 敏
后期制作:熊雨蒙
