
2019年12月第三周(总第123期)
本期内容:
▪ 阿司匹林存在显著抗癌功效
▪ 早餐吃好、午餐吃饱、晚餐吃少,帮助改善糖尿病患者血糖控制情况
▪ FDA正式批准Omega -3脂肪酸用于预防心血管疾病
▪ 杜克大学医院成功对心源性死亡后心脏进行移植手术,有望大大增加移植手术供体
▪ 长期使用抗生素显著增加心血管疾病风险
▪ PM2.5的短期暴露,即使是一两天也严重危害健康
阿司匹林存在显著抗癌功效
去年对于百年老药阿司匹林来说无疑是非常艰难的一年,多项大型研究接连对其的血脑管疾病一级预防作用提出质疑,有荟萃分析汇总了所有探究阿司匹林一级预防效果的临床研究,包括引发热议的ASCEND、ARRIVE和ASPREE研究,明确了阿司匹林无明显一级预防获益。但是近日发表于JAMA子刊的一项研究却另辟蹊径地发现阿司匹林有预防癌症、降低死亡率的功效。
该研究纳入了146152例65岁及以上的参与前列腺、肺、结肠直肠和卵巢(PLCO)癌症筛查试验的受试者[平均年龄66.3岁,74 742名(51.1%)女性],并对其阿司匹林使用情况进行随访,平均随访12.5年。结果显示,随访期间40,419人死亡,包括12421人死于癌症,1425人死于消化道癌症(814人死于CRC, 353人死于食道癌,258人死于胃癌);与不服用阿司匹林的人相比,每月服用一到三次阿司匹林的受试者全因死亡率风险降低了16%(P < .001),死于癌症的风险降低了13% (P < .001);每周服用3次或3次以上阿司匹林则可将全因死亡风险降低了19%(HR, 0.81; 95% CI, 0.80-0.83; P < .001),死于癌症的风险降低了15%(HR, 0.85; 95% CI, 0.81-0.88; P < .001),死于上消化道癌症的风险降低了25%(HR, 0.75; 95% CI, 0.66-0.84; P < .001),死于结直肠癌的风险降低了29%(HR, 0.71; 95% CI, 0.61-0.84; P < .001)。
值得关注的是,研究者发现,阿司匹林作为癌症预防药物的功效可能与服用者的BMI有关。体重不足(即BMI < 20 kg/m2)的受试者服用阿司匹林没有明显的益处,但BMI≥20 kg/m2的受试者服用阿司匹林可以降低死亡风险。BMI (25-29.9 kg/m2)较高的个体死亡率降低幅度最大。研究者表示,目前还无法明确阿司匹林预防癌症的具体机制以及其抗癌功效为与体重存在相关性的原因,还需要进一步的研究。 下载原文
早餐吃好、午餐吃饱、晚餐吃少,帮助改善糖尿病患者血糖控制情况
俗话说,早餐吃得像皇帝,午餐吃得像平民,晚餐吃得像乞丐,这就是所谓的”倒三角”形减肥方法,即三餐分量采倒三角形,早餐最多、午餐居次,晚餐最少,这是许多减肥食谱中所推崇的饮食方案。那么对于需要严格进行饮食管理的糖尿病患者来说,这种饮食方案是否能够有所帮助呢?近日发表于Diabetes Care杂志的一项研究给出了权威答案,提示这种饮食方案可以帮助糖尿病患者改善血糖控制情况,减少他们每日的总胰岛素注射剂量,同时降低对额外的降糖药物的需求。
本研究纳入了28名糖尿病病程5年以上且至少接受了1年的胰岛素治疗的2型糖尿病患者,受试者每天的总胰岛素注射剂量为25个单位以上,平均体重指数(BMI)为32.4 kg/m2,平均基线糖化血红蛋白为8.1%。受试者被随机分为3Mdiet组和6Mdiet组,随后进行为期12周的随访。其中3Mdiet(three-meal diet)即为上述的倒三角饮食,早餐量较多,包括面包、水果和糖果,热量大约700卡路里,午餐则包含热量600卡路里,晚餐包含热量仅200卡路里,淀粉、糖类等碳水化合物含量极低;6Mdiet为传统的推荐给糖尿病患者的少食多餐饮食,即除了三餐之外再分别在11:00、17:00和22:00进食150卡路里的食物。两组饮食的总热量是相同的。
结果显示,在12周的饮食干预后,3Mdiet组的体重平均下降5.4公斤,而6Mdiet组的体重则增加了0.3公斤,差异非常显著(P < .0001);3Mdiet组的受试者糖化血红蛋白下降了1.2%,而6Mdiet组的受试者糖化血红蛋白下降不明显;两组的空腹血糖都有所下降,但3Mdiet组的下降比6Mdiet组更明显,具体来说,在第12周,3Mdiet组空腹血糖从基线时的165 mg/dL降至110 mg/dL,而3Mdiet组则由基线时的164 mg/dL降至141 mg/dL。在胰岛素用量方面,在研究期间,3Mdiet组的受试者的胰岛素总剂量下降了26个单位,从基线的60个单位下降到12周的34个单位,与此形成对比的是,6Mdiet组的胰岛素总剂量还增加了4个单位。
研究人员表示,3Mdiet更符合人体的自然生物钟,根据新陈代谢的规律,早上最适合吃东西,受试者吃了一顿高热量早餐后,体温生成达到峰值,与生理规律一致,而晚上和夜间则应禁食,因为这正是人们应该睡觉的时候。 下载原文
FDA正式批准Omega -3脂肪酸用于预防心血管疾病
作为保健品中的明星产品,DHA、EPA这类Omega -3脂肪酸是否真的具有心血管保护作用一直是备受关注的焦点。已在美国作为处方药上市的Vascepa是一种经过纯化的高剂量的ω-3脂肪酸衍生物[二十碳五烯酸(EPA)],早在2012年就通过美国FDA的批准可用于甘油三酯水平极高(≥500 mg/dL)的患者,这也是首个获FDA批准的Omega -3 类药物。近日FDA进一步扩大了该药物的临床适应症,准予其用于甘油三酯水平升高同时患有心血管疾病或合并糖尿病等其他心血管疾病危险因素的患者,用于预防性降低发生心血管事件的风险,作为已接收最大耐受剂量他汀类药物治疗的患者的附加选择。
FDA的这一决定主要是基于2018年的REDUCE-IT研究的结果,该研究入选了8179名受试者(其中70%已确诊心血管病,30%合并糖尿病和其他危险因素),受试者均已经接受他汀治疗并且存在甘油三酯异常升高[135~499 mg/dL (1.5~5.6 mmol/L)]。周使者被随机分配到EPA组(每日总剂量4 g)或安慰剂组,随访中位数为4.9年。结果显示EPA组有17.2%的患者发生主要终点事件,而安慰剂组发生率为22.0%(HR,0.75;95%CI=0.68-0.83,P<0.001),即EPA将主要终点事件风险降低了四分之一。
杜克大学医院成功对心源性死亡后心脏进行移植手术,有望大大增加移植手术供体
心脏转移手术是许多心力衰竭等心脏疾病终末期患者的最后的一线希望,但是受限于心脏供体数量过少,很多患者都难以顺利进行移植手术。传统的心脏移植手术的心脏供体基本都来自于脑死亡的患者,这类捐赠者的心脏在进行移植前都在正常持续跳动。近日,北卡罗来纳州的杜克大学医院的一个研究小组采用了一种称为循环死亡后捐献(donation after circulatory death,DCD)的方法,成功从一位心源性死亡的捐赠者身上将其心脏移植给了一名患有终末期心力衰竭和室性心律失常的退伍军人。
该研究小组采用的是一项名为TransMedics的器官护理系统(OCS),用于在心脏停止跳动后继续用温暖的血液保持对心脏的灌注,直至心脏被移植到接受者身上。医生在获得停止跳动了的心脏后,需要用保存液处理,然后通过OCS进行灌注、重新启动,并且评估心脏的状态,以确保它是足够健康、可以用于移植的,之后就可以将心脏运送到接受者的医院,将心脏从OCS中取出并以传统标准的手术方式进行移。
美国移植学会发言人David Nelson博士表示,澳大利亚、英国和比利时已经建立了DCD移植项目,目前全世界已经有100多例DCD心脏移植。根据悉尼研究组的报道,成人DCD心脏移植后1年存活率较高。Nelson说:“最近在杜克大学进行的成人DCD心脏移植是由美国五家临床中心参与的移植试验中的第一例,这是将向前迈出的重要一步。”这项新技术可能会使心脏供体的数量增加约30%,这将是我们为更多人提供心脏移植机会的一个真正有影响力的改变。DCD是心脏移植方法的重要进步,此前已被用于获取其他器官的移植手术中,如肺、肝和肾。
研究者指出,很多时候捐献者的家属在亲属已被宣布脑死亡而犹豫是否要进行心脏捐献时会感到难以抉择,因为捐献者的心脏仍在跳动,仍在进行有效的血液循环。相比之下,在DCD中,主要是在心脏停止跳动后进行器官移植,这可能更容易被患者家属所接受,也能提高器官捐献的概率。
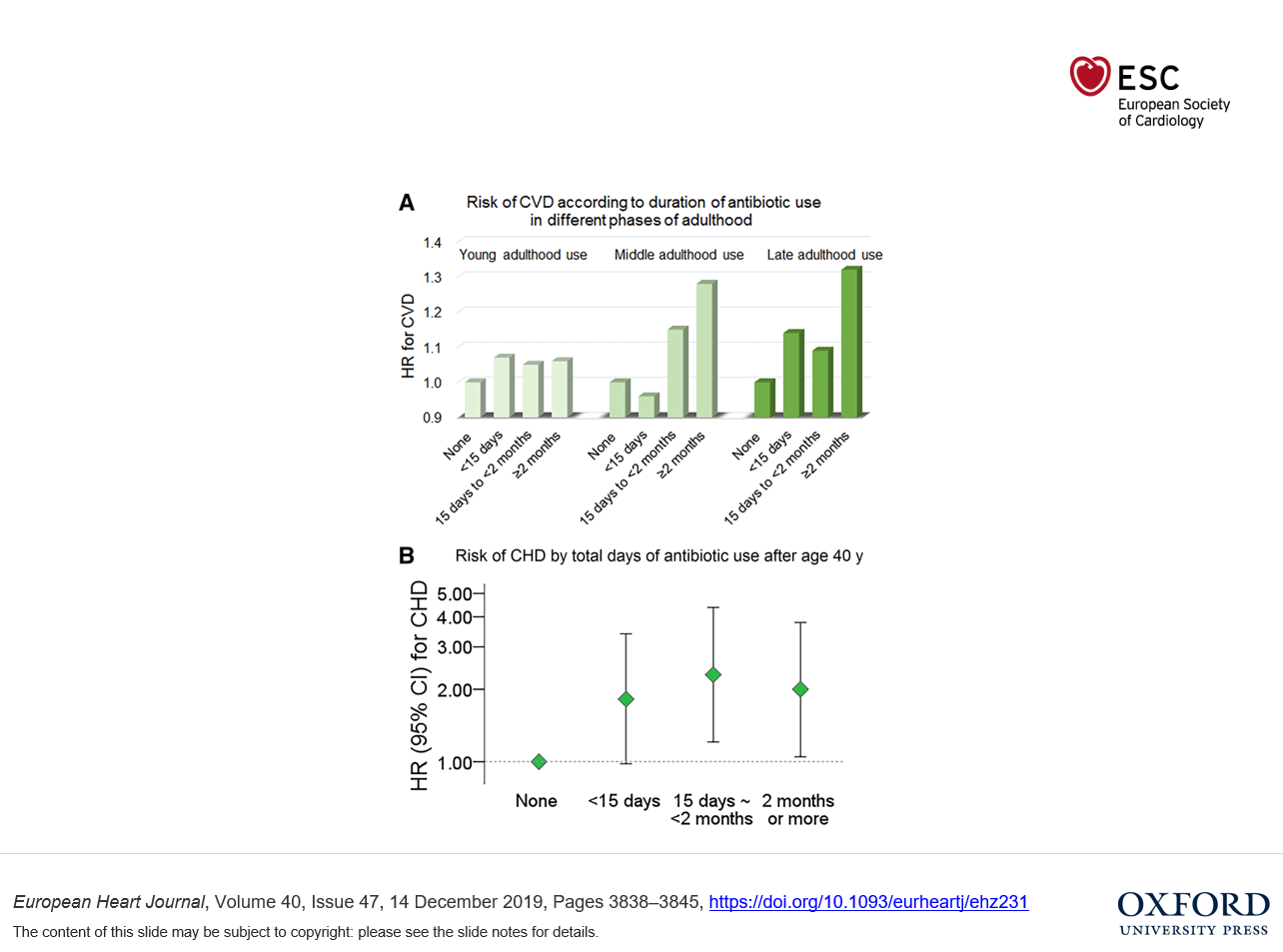
长期使用抗生素显著增加心血管疾病风险
此前有很多研究显示抗生素的使用会增加某些心血管疾病的发病风险,例如,有研究报道大环内酯类抗生素与心血管和心脏猝死之间存在密切联系,克拉霉素的使用与用药后2周内心肌梗死的发生率有关。但是鲜有研究对抗生素的使用和用药后长期的心血管疾病风险之间的相关性进行探究,近日发表于欧洲心脏杂志的一项研究通过长期的临床随访明确了早期使用抗生素与后续心血管疾病风险之间的相关性。
研究共计纳入了36429名健康女性,分析其年轻(20-39岁)、中年(40-59岁)和老年(60岁及以上)时期得到生素使用情况,并对其进行长期的随访。在后续平均7.6年的随访中,1056名受试者患上了心血管疾病。在中老年时期有过长期使用抗生素(≥2个月)情况的女性老年时期发生心血管疾病的风险增高近三成(HR 1.32, 95% CI 1.03 -1.70);而且抗生素持续使用的时间越长,心血管疾病的风险也越高(P trend = 0.003)。但是成年早期的抗生素的使用情况与心血管疾病的风险之间没有显著的关系。
研究者认为,这其中的相关性可能与某些特定的抗生素类与QT间期延长和潜在的致死性心律心律失常的风险增加有关,以及某些抗生素也会刺激巨噬细胞的增殖活性,可能诱发动脉粥样硬化;此外,抗生素的使用也会影响肠道菌群的平衡,如增加肠道致病性菌群和减少益生菌种类,进而导致脏代谢异常。 下载原文
PM2.5的短期暴露,即使是一两天也严重危害健康
PM2.5是近年来备受关注的环境污染问题,其专指环境空气中空气动力学当量直径小于等于 2.5 微米的颗粒物,它能较长时间悬浮于空气中,其在空气中含量浓度越高,就代表空气污染越严重。在《2017年全球疾病负担研究》中,对PM2.5的长期暴露进行了广泛评估,认为PM2.5是导致下呼吸道感染、缺血性心脏病、慢性阻塞性肺病、肺癌和糖尿病等全球疾病负担加重的主要风险因素之一。其是即使是短期暴露于PM2.5也还是会对健康产生不良影响,包括心血管和呼吸系统疾病、糖尿病、神经系统疾病、深静脉血栓等,然而,对于PM2.5短期暴露与相关疾病之间的关系缺乏全面的分析。近日来自BMJ的一项研究就对此展开了探究。
该研究分析了美国2000年至2012年通过医疗保险住院治疗的患者的相关信息,共入选了95 277 169人,统计了入院次数、住院天数、住院病人和急性期后医疗费用等多方面的信息。结果显示,短期暴露于PM2.5与一些常见但很少被研究的疾病相关的住院风险之间存在着正相关关系,包括败血症、体液和电解质紊乱以及急性肾衰竭等,对于这类疾病,PM2.5每增加1µg / m3 ,每年增加2050例住院(95% CI1914 - 2187)。住院天数增加12 216天 (11 358 - 13075),住院和急性期后护理费用增加3100万美元;此外在心血管和呼吸系统疾病、帕金森病、糖尿病、静脉炎、血栓性静脉炎和血栓栓塞等疾病中也发现了同样的正相关,证实了既往研究的结果。
PM2.5是由悬浮在空气中的微小固体和液体组成的,一旦吸入,这些颗粒就会通过呼吸系统,潜入血液和循环系统,造成严重的健康问题。根据世卫组织2005年发布的指导方针,人们不应在平均pm2.5水平超过每立方米空气25微克(ug/m3)的环境中暴露超过24小时。 下载原文
感谢大家关注每周“心”资讯,我们下周再见。
策划:刘 巍 严道医声网
内容提供:刘 巍 席子惟
文字校对:张晓静
后期制作:熊雨蒙
